8 Неделя беременности после эко
8 Неделя беременности после эко

ВАЖНО! Для того, что бы сохранить статью в закладки, нажмите: CTRL + D
Задать вопрос ВРАЧУ, и получить БЕСПЛАТНЫЙ ОТВЕТ, Вы можете заполнив на НАШЕМ САЙТЕ специальную форму, по этой ссылке >>>
8 неделя беременности
Наступил спокойный период. Существенных изменений на 8 неделе беременности не происходит, женщина чувствует легкость и привыкает к своему «интересному» положению.
Что происходит на 8 неделе беременности в организме женщины
8 акушерская неделя беременности — это полных 2 месяца. Матка растет и оказывает давление на мочевой пузырь. Мочеиспускание происходит часто, но без болезненных ощущений. Если женщина ощущает боль в конце мочеиспускания и тяжесть внизу живота, следует проконсультироваться с врачом. Такие симптомы возникают при цистите.
Кожный покров также терпит изменения, которые зависят от физических особенностей, и изменения гормонального фона. У некоторых будущих мам кожа становится гладкой, но под физическим воздействием могут появляться шелушения.
8 неделя беременности – время формирования варикоза у будущих мам. Поэтому следует носить удобную обувь и по мере необходимости создавать «подставку» для ног из подушек.На этом сроке некоторых женщин ещё беспокоит токсикоз. Если рвота происходит часто, то по этому поводу следует проконсультироваться со специалистом.
Развитие плода на 8 неделе беременности
Этот срок беременности характеризуется формированием яйцеклеток и яичников у девочек, и появлением яичек у мальчиков. Также у малыша зарождается зрительный нерв.
Спинной мозг становится отдельным от головного, появляется мозжечок и продолговатый мозг. Нервные клетки (нейроны) претерпевают изменения в строении, нервная система продолжает формироваться. Благодаря этому плод начинает двигаться более интенсивно. Теперь малыш умеет поворачивать голову.
Вид и размер плода на 8 неделе беременности
В ходе своего развития плод на 8 неделе беременности всё больше приобретает человеческие черты. Схожесть с животными становится меньше: нос отчетливо виден, на глазах появились маленькие реснички. Верхняя губка выступает вперед, заметно внешнее ушко. Происходит развитие фаланг пальчиков, появляется шея.
На ручках ребенка на 8 неделе беременности формируются пальцы, лучезапястные и локтевые суставы. Нижние конечности по-прежнему остаются похожими на лопатки.
И хотя размер плода на 8 неделе беременности не превышает 25 мм, его внутренние органы уже заложены, сейчас они совершенствуются. Некоторые уже начали свою работу. Сердце способствует циркуляции крови.
Совершенствуются выделительная и дыхательная системы. На 8 неделе беременности у ребенка уже имеется диафрагма, развиваются бронхи. Практически сформированы органы пищеварительной системы, вырабатывается желудочный сок.
Улучшается работа слюнных и потовых желез, почки уже способствуют выделению мочи. Ткани мышц и костей стремительно укрепляются, на языке зарождаются первые вкусовые сосочки. В носовых ходах присутствует слизь, однако это не повлияло на появление рецепторов в носике.
Признаки беременности и ощущения мамы на 8 неделе беременности
Грудь у женщины становится мягкой, перестает болеть. Под воздействием гормонов организм готовится к лактации.
На 8 неделе будущая мама часто:
- хочет спать;
- раздражается;
- чувствует слабость;
- испытывает эмоциональные перепады.
8 акушерская неделя беременности характеризуется тем, что женщина способна почувствовать и осознать своё «интересное» положение. Но не у всех будущим мам признаки беременности выражены ярко.
Многие женщины начинают нервничать по поводу отсутствия каких-либо ощущений на 8 неделе беременности. У них возникает желание удостовериться в правильном развитии плода. Это вполне объяснимо, ведь будущая мама ещё не привыкла к новому положению.
Рекомендации
От образа жизни женщины зависит правильное развитие плода на 8 неделе беременности. Чтобы крохе было комфортно, будущая мама должна соблюдать некоторые рекомендации.
В период вынашивания женщина должна питаться правильно и полноценно. В это время происходит нагрузка на все органы, особенно на пищеварительную систему. Поэтому не следует отягощать организм тяжелой пищей.
Необходимо ограничить употребление жареных, острых и жирных блюд, способствующих выработке желчи. Употребление соленой пищи сопровождается чувством жажды, из-за чего у женщины формируются отеки.
Продукты и напитки, содержащие какао, а также крепкий чай провоцируют излишнюю возбудимость. Такое состояние крайне нежелательно для будущей мамы.
На 8 неделе беременности, чтобы развитие плода было полноценным, женщина должна употреблять как можно больше «природных» витаминов. Они в больших количествах содержатся в овощах и фруктах. Обязателен приём фолиевой кислоты, благодаря которому будущая мама без угроз доносит малыша.Витамин В6 позволяет улучшить состояние, избежать тошноты и рвоты. С помощью витамина В12 печень беременной будет защищена от неблагоприятных факторов, которым она подвергается в процессе вынашивания малыша.
Секс на 8 неделе беременности
Многие будущие мамы на ранних сроках беременности отказываются от интимной жизни. Они боятся, что это может спровоцировать угрозу выкидыша. Однако если показаний к воздержанию нет (ожидание двойни, осложненная беременность, угроза выкидыша), врач не будет ограничивать женщину в сексе на 8 неделе беременности.
Однако будущая мама, как никто другой, чувствует своё внутреннее состояние. Поэтому будет лучше, если супруг прислушается к её мнению и откажется от излишне активных отношений.
Физическая активность
8 акушерская неделя беременности – отличное время для ежедневных коротких (по 10–15 минут) прогулок перед сном. Благодаря им будущая мама снимет напряжение и хорошо отдохнет ночью.
Не повредят постоянные физические упражнения, которые на этом сроке должны составлять 80% от зарядки, выполняемой ранее. Высокие физические нагрузки и сильное переутомление могут привести на 8 неделе к неразвивающейся, или замершей беременности — будьте осторожны.
Лекарства и медицинские процедуры
До 10–12 недель у малыша формируются и закладываются органы и системы. Поэтому в этот период женщине лучше ограничиться в приёме лекарств. Если все же без них не обойтись, будущая мама должна на 8 неделе беременности в подробностях рассказать врачу о своей проблеме. Только после рекомендаций специалиста можно принимать определенные препараты.
Обычно рекомендуются лекарственные средства, проверенные временем и не представляющие опасности для развития малыша. Если заболевание не требует сильнодействующих препаратов, женщине следует взять в привычку лечение травами (при отсутствии аллергических реакций).
Возможные проблемы
На 8 неделе беременности выделения должны быть незначительными. Они имеют белый или светлый цвет и кисловатый запах. При появлении слизи, гноя, изменении цвета или появлении обильных выделений следует посетить специалиста. Такие симптомы говорят о начале инфекции в половых органах.
Также нужно насторожиться, если на 8 неделе беременности обильные выделения сопровождаются зудом и жжением.
Обратить внимание следует на сильные боли в животе и коричневатые выделения на 8 неделе беременности, при которых женщина чувствует слабость. Эти симптомы присутствуют при угрозе выкидыша. Также на данном этапе развития плода недопустимы кровяные выделения.
При правильном течении беременности мочеиспускание проходит безболезненно. Любая боль должна насторожить будущую маму. Нормальный цвет мочи – прозрачно-желтый. Если в процессе мочеиспускания сильно тянет живот, следует известить об этом специалиста.
Если у будущей мамы болит живот, нужно обратить внимание на характер боли. Незначительный дискомфорт может не вызывать беспокойства, но если боль усиливается и сопровождается на 8 неделе беременности выделениями красного цвета, следует обратиться к скорой помощи.
Обследование на 8 неделе беременности: УЗИ, анализы крови и мочи
Будущей маме нужно проходить анализы, рекомендованные врачом. Это необходимо для своевременного принятия мер при выявленных отклонениях. На 8 акушерской неделе беременности женщина должна сдать следующие анализы:
При первичном посещении консультации врач порекомендует сделать анализ кала и крови на ВИЧ-инфекции, гепатиты и сифилис. Также потребуются заключения профильных врачей.
На 8 неделе беременности УЗИ проводится только по рекомендации врача. Также ультразвуковое исследование может быть назначено, если женщина встает на учет в женскую консультацию. На 8 неделе беременности на УЗИ специалист пока не сможет определить пол малыша, но после исследования будущая мама успокоится и порадуется за своего крошку.
Особенности ЭКО-беременности
На 8 неделе беременности после экстракорпорального оплодотворения женщина должна избегать переутомления и больших нагрузок. В этот период есть опасность выкидыша, и уже на следующей неделе вынашивания она значительно снизится.
По возможности следует избегать общественных мест, чтобы обезопасить себя от возможных инфекций.
восьмой недели беременности
Советуем почитать на 8 неделе беременности:
До этого токсикозила, но терпимо. А на 8-й неделе накрыло капитально. К тошноте добавилась температура до 37,6 к вечеру, и куча всяких других проблем, сменяющих друг друга, краткосрочных. Валяюсь, как при гриппе в горячке (никаких признаков простуды при этом нет). У кого ещё было такое?
скажу по секрету, у меня тетя в 40 лет родила двойню и малыши родились крепкими и здоровыми
сейчас им три годика
Нелли, «Дюфастон» прописывают при угрозе выкидыша
а у мамы 8 недель и 3 беременость
Мы тоже на восьмой недельке! Долгожданный первый малыш (мне 29)… Неделю назад резко перестала болеть грудь, стала снова мягкой, даже уменьшилась. Так боялась, что малыш замер… Но оказалось все в порядке, сердечко бьется. А я думала, что болеть будет до самых родов…
Moya mama rodila mena i brata dvoynajku v 36 let, a do etogo sestru v 33, tak 4to jelayu vam Bojey pomo6i i vse budet ok! Mama govorit rojala sredi molodx, vse orali, a mama kak budto tolko puk sdelala (sorry ;)) i vse, ne mu4ayasПривет. У меня восемь неделек. Первая беременность. Тошнит не сильно, но все таки есть немного. Трехлитровыми банками ем соленые помидоры и мясо. До беременности любила сладкое, без конфеты ни проходило ни одного дня, а сейчас даже смотреть не могу на них. Грудь болит ужасно, хоть руками поддерживай…Ждем появления малыша. Всем удачи, здоровья Вам и Вашему Чуду.
36 отличный возраст для 4 ребенка! ) А потягивания — это нормально.
Источник: https://vyberemenny.ru/8/8-nedelya-beremennosti-posle-eko
Замершая беременность после ЭКО: причины и последствия. ЭКО: не всем хватит жизни, чтобы расплатиться
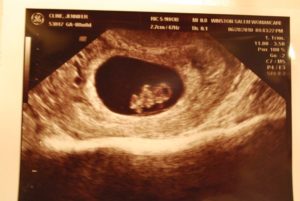
Самостоятельно диагностировать замершую беременность при ЭКО довольно тяжело.
На патологию могут указывать следующие симптомы:
- тянущиеся боли в пояснице и поясничном отделе;
- повышение температуры чаще до субфебрильных значений;
- появление кровянистых выделений;
- внезапно прекращается токсикоз;
- схваткообразные боли в области живота;
- снижение базальная температура;
- не слышно сердцебиения плода и отсутствуют движения ребенка;
- живот беременной уменьшается в объеме;
- молочные железы перестают набухать и возвращают свою прежнюю форму.
При появлении вышеперечисленных признаков, не всех, а даже нескольких, необходимо немедленно обратиться к гинекологу. Для того чтобы поставить точный диагноз могут быть использованы различные методы диагностики:
- Анализ наХГЧ (хорионический гонадотропин человека).При замершей беременности количество этого гормона намного ниже, чем при нормальном развитии плода.
- УЗИ – если при проведении обследования у ребенка отсутствует сердцебиение, то доктор ставит неутешительный диагноз.
- Гинекологический осмотр. Несоответствие размера матки сроку беременности, низкая базальная температура – эти симптомы можно определить во время осмотра акушером.
Сегодня каждая пятая беременность заканчивается замиранием плода. Чем же можно объяснить такую статистику?
Причины замершей беременности
Замершая беременность после ЭКО причины имеет разные.
Неправильное генетическое формирование эмбриона. По мнению специалистов не из каждой оплодотворенной яйцеклетки может вырасти ребенок. Особенно если их выработка производилась под воздействием гормональных препаратов.
Генетические факторы со стороны родителей, которые отрицательно сказываются на вынашивании ребенка и в конечном итоге приводят к его гибели.
Гормональные нарушения в женском организме. Необходимо регулярно контролировать содержание эстрадиола и прогестерона. Если они не соответствуют норме, то это может стать причиной выкидыша. Это можно предотвратить с помощью приёма соответствующих лекарственных препаратов.
Инфекционные заболевания, например, краснуха, герпес, грипп, хламидиоз, ветряная оспа и токсоплазмоз. Большую опасность несут те инфекции, которыми женщина заразилась уже беременной. Их наличие может не только привести к замиранию плода, но и вызвать значительные уродства. Поэтому в некоторых случаях врачи настаивают на прерывании беременности.
Возраст женщины. Если будущая мама старше 35 лет, развивающаяся беременность больше подвержена различным неблагоприятным фактором, чем у женщин, не достигших этого возраста.
Бурная иммунная реакция женского организма. Белки эмбриона им воспринимаются, как чужеродные. Поэтому на них идёт активная иммунная атака.
Антифософолипидный синдром – в сосудах плаценты образуется большое количество тромбов. Из-за этого нарушается питание эмбриона и происходит его гибель.
Образ жизни. Выкидыш после ЭКО может произойти из-за неправильного образа жизни беременной – частные стрессы, вредная и тяжелая работа, неполноценное питание, приём лекарственных препаратов, которые запрещены в этот период, курение, алкоголизм, приём наркотиков, регулярное поднятие тяжестей.
Аборты. Если ранее женщина перенесла многочисленные аборты, эпителий матки может быть поврежден или деформирован, что при очередной беременности станет причиной различных нарушений вплоть до гибели плода.
Сахарный диабет.
Что делать, если у вас случилась замершая беременность?
Погибший эмбрион начинает разлагаться, что приводит к интоксикации организма.
Если токсины поступают в течение длительного периода (больше четырех недель), то нарушается свертываемость крови женщины, что вызывает сильные кровотечения. Также может развиться сепсис, воспаление матки.
Как только у вас возникли подозрения, немедленно обратитесь за помощью, так как в будущем это может стать причиной бесплодия.
Очень часто при замирании плода случается самопроизвольный выкидыш. Если этого не произошло, нужно срочно удалить плод из полости матки. В зависимости от срока беременности определяют дальнейшую тактику ведения пациентки.
При ранних сроках (до 8 недель) делают вакуум-аспирацию. Если замирание плода произошло во втором или третьем триместре, то проводят малое оперативное вмешательство – выскабливание полости матки.
Манипуляцию проводят под общим наркозом. Затем назначают приём антибактериальных препаратов.
Через 10–14 дней проводят контрольное УЗИ, чтобы выявить остатки эмбриона и проверить степень сокращения матки.
Очень важно определить причины замирания плода. Для этого делают анализ генетического материала из матки (эмбриона, остатков плодного яйца). Результаты исследования очень важны и будут использоваться врачами при планировании следующей беременности. Также необходимо сделать гормональное и иммунологическое обследование женщины.
Признаки катастрофы на раннем сроке
В начале беременности самостоятельно трудно понять, что произошло замирание развития плода. Но существует ряд тревожных признаков, по которым можно определить нарушения в естественном протекании. О появлении патологии вынашивания говорят следующие симптомы:
- неприятные болевые ощущения, тянущего характера в области поясницы;
- затяжные схватки внизу живота;
- повышение температуры тела в течение продолжительного времени до 38 градусов;
- кровянистые выделения;
- отсутствие токсикоза (в случае, если он был);
- грудь приобретает прежние размеры, прекратилось ее набухание;
- сократился объем живота;
- понижение базальной температуры;
- плод прекращает шевелиться, нет признаков биения сердца (по результатам УЗИ) – на поздних сроках.
Кровянистые выделения — причина для срочного обращения к врачу
Погибший плод начинает разлагаться, тем самым вызывая интоксикацию организма женщины. Несвоевременное обращение за врачебной помощью может обернуться серьезными последствиями. Токсины нарушают свертываемость крови беременной, у нее возникает внутреннее кровотечение, остановить которое становится сложной задачей.
Кроме того, в матке начинаются воспалительные процессы, которые могут привести к ухудшению ситуации с бесплодием, вплоть до удаления органа. Если замирание беременности случилось у женщины при естественном зачатии, то такие процессы опасны невозможностью выносить ребенка в будущем.
Очень важно даже при некоторых указанных выше симптомах немедленно обратиться за медицинской помощью и обследованием.
Признаки замершей беременности после ЭКО
На ранних сроках беременности очень сложно самостоятельно ощутить, что с плодом творится что-то неладное. Тем не менее существует довольно большой перечень факторов, ориентируясь на которые, можно предположить, что беременность перестала прогрессировать. Перечислим самые красноречивые симптомы:
- тянущие боли в поясничном отделе позвоночника;
- продолжительные схваткообразные ощущения в нижней части живота;
- сохранение температуры тела на отметке в 38 градусов длительное время;
- выделение крови из половых путей;
- отсутствие токсикоза (если он вообще начинался);
- возвращение набухшей груди к прежнему объему;
- уменьшение объема живота;
- отсутствие шевелений ребенка.
Если налицо один или несколько признаков замершей беременности, нужно немедленно обратиться в больницу. Быстрое разложение погибшего плода ведет к серьезной интоксикации организма и представляет смертельную опасность для женщины. Среди других осложнений такого состояния отметим:
- массивное внутреннее кровотечение, возникающее на почве нарушенной токсинами свертываемости крови;
- обширное воспаление в матке, из-за которого женщина рискует потерять этот репродуктивный орган.
Причины
После ЭКО, как уже говорилось, замершие беременности встречаются чаще.
Сложно сказать, почему так происходит, но специалисты склонны считать, что вмешательство в дела природы, коим по своей сути и является экстракорпоральное оплодотворение, всегда сопряжено с определенными рисками.
Внутриутробная гибель малыша в этом случае выглядит как закономерное последствие нарушения врачами планов самой природы в отношении данной супружеской пары.
Если же говорить более конкретным медицинским языком, далеким от религии и эзотерики, то основной причиной замершей беременности считается невозможность дальнейшего роста и развития плода или плодов при многоплодной беременности. Не все причины исследованы на сегодняшний день и известны врачам, поэтому установить, что привело к остановке в развитии, удается не всегда. Среди наиболее распространенных причин выступают следующие.
Аномалии развития плода
Конечно, эмбрионы перед пересадкой изучаются, некачественные отсеиваются, но предусмотреть все возможные, в том числе и генетические аномалии ни одному человеку не под силу.
В случае, если малыш развивается с грубыми аномалиями, в какой-то момент его дальнейший рост становится невозможным. Винить в этом репродуктолога, который проводил процедуру ЭКО, себя или кого-либо еще нет ни малейшего смысла.
Такая замершая беременность – результат естественного отбора, согласно которому нежизнеспособные особи погибают.
Эндокринные нарушения
Беременность после ЭКО довольно часто сопровождается гормональными отклонениями.
Для сохранения результата удачной попытки ЭКО назначаются гормональные препараты, но даже у женщин, которые исправно принимают все рекомендованные таблетки в строго указанных дозах, может возникнуть перепад уровня эстрогенов или прогестерона. Порой достаточно просто сильно понервничать, чтобы гормональный баланс нарушился.
Источник: https://GolovaNeBoli.ru/pro-malyshej/zamershaya-beremennost-vykidysh-posle-eko.html
Первая неделя после ЭКО
После того, как решающий этап экстракорпорального оплодотворения проведен, то есть эмбрионы перенесены в матку будущей мамы, наступает сложный период ожидания до проведения теста на беременность.
Время ожидания наступления долгожданной беременности после переноса эмбриона в организм женщины крайне волнительное. Будущей маме рекомендуется отвлечься от мыслей о беременности и настроиться на позитивный лад. Семья должна понимать, что на данном этапе женщине нужны лишь положительные эмоции и поддержка близких людей.
Если после переноса эмбрионов женщина пребывает в состоянии эмоционального напряжения, это влечет за собой потерю аппетита, ухудшение настроения, расстройства сна. В данном случае рекомендуется использовать простые успокоительные средства, такие как отвар успокоительных трав, валерьяна, пустырник. Применение других успокоительных препаратов следует оговаривать с врачом.
После переноса эмбрионов женщине необходимо придерживаться щадящего режима, а также некоторых ограничений:
- первая неделя после ЭКО требует от женщины вести малоподвижный образ жизни;
- в первые сутки после переноса эмбриона рекомендуется отказаться от приема горячего душа и ванны, желательно придерживаться постельного режима;
- исключить какие-либо физические нагрузки, в том числе и уборку по дому;
- воздержаться от управления автомобилем;
- не поднимать тяжести;
- избегать воздействия высоких температур и переохлаждений;
- в первые дни после переноса эмбрионов рекомендуются прогулки по двадцать минут на свежем воздухе;
- необходимо подбирать одежду свободного кроя; узкие джинсы, брюки носить противопоказано;
- сон должен быть не менее восьми часов в сутки;
- в половой жизни следует придерживаться покоя;
- женщине необходимо сбалансированное питание: употреблять в пищу натуральные продукты, исключить консерванты, в рационе должна преобладать белковая пища, фрукты, овощи, богатые витаминами и минералами. Также необходимо включить в пищу кисломолочные продукты без ограничений – творог, кефир и пр. Из фруктов и овощей лучше отдать предпочтение сливам, яблокам, абрикосам, свекле, кабачкам, помидорам, огурцам и пр., содержащим клетчатку. Употребление мучных продуктов – тортов, булочек, а также шоколада лучше исключить. Нежелательно употреблять в пищу горох, фасоль, грибы, кислую капусту и копчености.
- женщине необходимо обильное питье – не менее 2,5 литров в сутки. Это может быть негазированная вода, соки, зеленый чай, компот.
После переноса эмбриона в течение сорока часов следует тщательно соблюдать все рекомендации врача, потому как именно в этот период происходит процесс имплантация.
Ощущения после переноса эмбриона при ЭКО
Подавляющее большинство пациенток задаются вопросом, можно ли почувствовать имплантацию эмбриона в матку? Какие ощущения при этом возникают?
Имплантацию эмбриона в матку женщины не чувствуют. Все ощущения вызваны эмоциональным состоянием женщины.
Многие пациентки выискивают первые признаки наступления беременности в виде головокружений, приступов тошноты, набухания молочных желез и пр., начиная со следующего дня после переноса эмбрионов в организм будущей мамы.
Все эти признаки являются надуманными. Диагностировать беременность возможно на 14-й день после переноса эмбриона при помощи теста.Первые признаки наступления ЭКО беременности кардинально ничем не отличаются от симптомов беременности, наступившей естественным путем. Они начинают проявляться по мере развития беременности и прежде всего проявляются:
- повышением базальной температуры тела;
- повышенной чувствительностью молочных желез;
- потемнением кожи вокруг соска;
- небольшим увеличением размеров молочных желез;
- слабостью;
- быстрой утомляемостью.
При ЭКО беременности первые признаки более выражены по сравнению с беременностью, наступившей естественным путем. У женщин часто наблюдается ранний токсикоз, непереносимость различных запахов, частые приступы рвоты.
Беременность на ранних сроках может проявляться резкими перепадами настроения, вспыльчивостью. Часто будущая мама испытывает сильное чувство раздражения, гнев от небольшой неприятности, на которую ранее даже не обратила бы внимания.
Независимо от того, насколько выраженный характер имеют признаки беременности, женщине необходим регулярный контроль врача. Специалисты клиники Центр ЭКО Смоленска помогут будущей маме свести к минимуму неприятные ощущения в период беременности, связанные с токсикозом.
Проявление признаков беременности у каждой женщины происходит индивидуально и зависит от особенностей организма пациентки.
Для того, чтобы контролировать нормальное развитие плода, будущая мама должна проходить УЗИ, а также еженедельно консультироваться с врачом.
Беременность после ЭКО: диагностика
По истечении 14 дней после перенесения эмбрионов в организм матери проводится тест на ХГЧ (хорионический гонадотропин человека).
Гормон выделяется наружной оболочкой эмбриона (хорионом) и свидетельствует о наступлении беременности. По уровню ХГЧ в крови женщины врач может также определить, сколько малышей следует ожидать будущей маме.
Уровень гормона увеличивается прямо пропорционально количеству эмбрионов.
Тест на ХГЧ, хоть и является во многих случаях достоверным, но в медицинской практике его проводят в комплексе с УЗИ.
Следует отметить, что тест не даст положительный результат в случае наступления внематочной беременности, поэтому в данном случае УЗИ-диагностика является крайне актуальной.Трубная внематочная беременность наступает в 2-3% всех случаев и влечет за собой неблагоприятные последствия.
УЗИ на 22 неделе также позволяет выявить многоплодную беременность, встречающуюся у 25% пациенток. Это явление объясняется одновременным перенесением в организм будущей мамы нескольких культивированных эмбрионов, что, в свою очередь, повышает вероятность наступления ЭКО беременности.
Источник: http://www.rus-ivf.com/poleznoe/755-pervaya-nedelya-posle-eko.html
Беременность после ЭКО: первые симптомы, особенности протекания, акушерский срок
Тот факт, что зачатие может произойти не только естественным способом, сегодня уже неудивителен. Метод планирования беременности, как ЭКО, считается эффективным и безопасным одновременно. Это действительно огромный шанс для тех, кто прошел сложный путь и нелегкое испытание в борьбе с бесплодием.
Однако стоит понимать, что сама процедура ЭКО — еще не гарантия стопроцентной уверенности в благоприятном исходе беременности. Что-то может не получиться, а паника в этом деле способна лишь навредить.
Женщине, настроенной на ЭКО, нужно быть готовой ко многим сложностям, но позитивный настрой с ее стороны — обязательное условие.
Коротко о методе ЭКО
Экстракорпоральное оплодотвороение (ЭКО) — это опробованный репродуктивный метод, с помощью которого женщина имеет высокий шанс зачать и выносить ребенка благодаря оплодотворению собственной яйцеклетки за пределами своего организма и дальнейшей пересадке ее в полость матки. Этот способ требует от женщины и врача регулярного контроля и внимания, так как вынашивание плода после ЭКО — уязвимый процесс, осложненный постоянным исследованием гормонального фона женщины.
Факт зачатия после ЭКО-метода на раннем этапе можно определить лабораторным способом, а именно — анализом на хорионический гонадотропин (ХГЧ).
Показатели данного гормона должны измениться через 14 дней после подсаживания эмбриона. Спустя 48 часов анализ повторяют для исследования уровня ХГЧ. Скачок ХГЧ в сторону увеличения говорит о том, что пока все в норме. Однако, случается, что показатели хорионического гонадотропина снижаются, что является сигналом об аномальном течении беременности.
Признаки наступления беременности
Через две календарные семидневки после оплодотворения экстракорпоральным методом женщина может проверить результаты приживаемости эмбриона. Этот процесс позволяет оценить результат наличия беременности методом тестирования.
Ввиду того, что женщина вынуждена принимать гормональное замещение, обычные тесты в информативном плане не всегда на 100% позволяют засвидетельствовать факт зачатия и не дают гарантии наступившей беременности, поэтому тестирование проводят несколько раз.
Определение уровня гормона бета-ХГЧ является надежным методом, который проводят через 12 дней после ЭКО-вмешательства. К концу десятой недели показатели ХГЧ должны достигнуть наивысшей отметки.
Дополнительные симптомы беременности
Симптомы не являются отличительными и их трудно идентифицировать от признаков при протекании естественной беременности. К ним относят такие состояния как:
- головокружение и болевой синдром в голове;
- позывы к тошноте и расстройство пищеварения;
- снижение систолического давления крови;
- чувствительность в поясничной зоне.
Если у женщины появились незначительные кровянистые выделения из влагалищных путей, то не стоит паниковать. Это лишь является признаком приживания импланта — эмбриона и о происходящих процессах в организме женщины. Угрозы для плода и будущей мамы нет.
Первые дни беременности после ЭКО
Первые месяцы после ЭКО являются критическими и особо напряженными. Это важный период в плане долговременного и благоприятного течения беременности. Именно в это время и происходит «закладка фундамента» для успешного вынашивания плода.
В данный временной интервал женщина должна проявить максимальную осмотрительность, осторожность и внимание к себе и своему здоровью. То же самое касается всех рекомендаций и назначений врача, которые нужно выполнять без задержек и отговорок.
Врачи утверждают, что психоэмоциональный фон женщины может самым прямым образом влиять на течение и исход беременности, поэтому для беременной очень важно оставаться в спокойствии и не нервничать по пустякам.
Гормональная стимуляция (или гормонотерапия) во время протокола ЭКО несколько нарушает сам гормональный фон в организме женщины, поэтому поддерживающая терапия прогестероном и эстрогеном, скорее, необходима, нежели желательна. Баланс данных гормонов поможет женщине быстрее перейти в «беременный режим».
Женщине не стоит пугаться таких моментов, как постоянный контроль уровня гормонов и важно успокоиться и понять, что это необходимо для возможной коррекции дозы препаратов.
Также беременной следует быть готовой к тому, что врач будет настоятельно требовать постельного режима и отдыха в первые 12 недель. Успешное окончание первого триместра позволит женщине вздохнуть глубже и немного успокоиться.
Течение беременности по триместрам
После ЭКО этапы беременности разделены на три триместра, как и при обычной беременности. Каждый триместр — это своего рода шаг к достижению долгожданных родов.
Первый триместр
Начальный или первый триместр характеризуется превращением оплодотворенной клетки в эмбрион, а зародыша — в плод, и длится он от момента зачатия по 12-ю неделю. В этот период идет закладка всех органов у ребенка.
Второй этап — это второй триместр беременности, для которого характерно интенсивное развитие плода и плаценты. Второй триместр охватывает временные рамки с 14-й по 28-ю неделю.
Вот так развивается беременность с 19 дня зачатия
Наконец, завершающим или заключительным этапом беременности является промежуток времени между 25-й и 40-й неделями вынашивания плода до самих родов.
Почему первый триместр является одним из сложных после ЭКО?
Во-первых, в это время наиболее высок и вероятен риск осложнений беременности, поэтому женщине крайне важно оставаться в уравновешенном состоянии. Малейшие эмоциональные всплески могут негативно отразиться на течении беременности после ЭКО.
Во-вторых, процедура ЭКО изменяет гормональную стабильность женщины посредством медикаментов, способных спровоцировать гормональный дисбаланс, в то время как при обычной беременности и зачатии идет естественная самостоятельная перестройка в организме женщины к вынашиванию плода.
С начала четвертой недели зародыш начинает интенсивно формироваться. В этот период выделения из женских половых путей должны быть бесцветными, поэтому при обнаружении любых настораживающих изменений важно сообщить о проблеме доктору в кратчайшие сроки.
Еще одним риском при ЭКО-планировании может быть такое нередкое явление как внематочная беременность. Для исключения данной патологии женщине назначают УЗИ в обязательном порядке.Также оплодотворение экстракорпоральным способом увеличивает вероятность наступления многоплодия. Однако не исключено, что один из эмбрионов останавливает свое развитие и рассасывается. Это явление безопасно для оставшегося зародыша и не несет отрицательного воздействия.
Случается, что у женщин, прошедших ЭКО, формирование плода может грозить врожденными пороками развития. Обычно для самоуспокоения женщины и врачей, на 10-й неделе беременности проводится исследование УЗИ с целью выявления или отсутствия, а также вероятности появления порока у ребенка.
Как сохранить беременность в первом триместре и уменьшить риск?
Вот простые правила:
- Будущей маме очень важно наблюдаться именно в том центре, где она проходила ЭКО-протокол.
- Пациентке необходимо отслеживать свой рацион питания и прием ряда витаминов и микроэлементов.
- Обязательным услвовием является горомнальная терапия на данном этапе.
- Внимательное отношение женщины к физическим и эмоциональным нагрузкам должно обезопасить ее от всевозможных рисков. Нельзя поднимать тяжести и заниматься усиленными аэробными тренировками.
- Полноценный отдых и сон — еще одно немаловажное условие для благоприятного вынашивания ребенка после ЭКО.
- Весьма рекомендованы и в большей степени показаны женщине на период первого триместра пешие прогулки в лесопарковой зоне.
- Нередко специалисты в целях снижения всевозможных рисков предлагают беременной находиться на стационарном учете.
Течение беременности без осложнений позволяет пациентке наблюдаться амбулаторно — в женской консультации. О том, как проходит беременность на раннем сроке после ЭКО, может информировать иммунограмма.
Второй триместр
Четвертый месяц беременности открывает второй триместр, в котором тоже присутствуют некие риски для будущей роженицы. Такой синдром, как истнико-цервикальная недостаточность (ИЦН) проявляется размягчением шейного канала матки (шейки), влекущий за собой риск неожиданных родов.
В целях профилактики и предотвращения данной патологии проводят трансвагинальное УЗИ органов малого таза и шейки матки, которое позволяет точнее определить угрозу ИЦН. Во избежание преждевременных родов на шейку матки могут быть наложены швы.
Предрасполагающими причинами данного явления могут становиться врожденная особенность и строение шейки матки, а также многоплодие.
Особое значение, после ЭКО, стоит уделить такому возможному риску как патология плаценты — серьезному нарушению, появляющемуся на фоне имеющихся нарушений органов репродуктивной системы. Чтобы отслеживать кровоток в сосудах плода, ежемесячно женщине назначают исследование УЗИ и доплер-метод (доплерометрия).
Гестоз
Данное осложнение при беременности до конца не изучено, но эта патология протекает в виде расстройства функционирования главных органов, в частности сосудистой и выводящей системы. Один из самых начальных признаков гестоза — это отеки в конечностях.
По другому гестоз называют водянкой беременных. Из наиболее опасных симптомов гестоза можно выделить наличие белка в моче и повышение кровяного давления. Гестоз опасен не только для будущей матери, но и для ее будущего ребенка. Возможно развитие гипоксии плода и риск ранних родов. Женщина нуждается в срочной госпитализации.
Для раннего выявления гестоза важно постоянно следить за массой тела, за показателями артериального давления, сдавать анализ мочи и вести контроль суточного диуреза — это соотношение выпитой и выделенной организмом жидкости. Гестоз лечится в условиях стационарного режима.
Третий триместр
По истечении 32-х недель важно усилить наблюдение за зрелостью плаценты. Дело в том, что ЭКО неблагоприятно отражается на плаценте, а ее преждевременное старение после экстракорпорального оплодотворения повышается, что влечет за собой разлад в функционировании органа.
Невынашивание беременности и угроза выкидыша
Наверное, самое страшное, чего опасается женщина после долгих месяцев с начала процедуры ЭКО, так это замершей беременности, то есть внутриутробной гибели плода. Это драматичное явление чаще случается в первом триместре беременности, но поздний выкидыш — тоже засвидетельствованный факт.
Симптомы нарушений развития плода
Женщина жалуется на густые выделения из половых путей. Возникают тянущие боли в тазовой области. Также может повышаться температура тела. Характерно для позднего выкидыша прекращение признаков токсикоза. Конечно, преждевременная гибель плода может быть вызвана разными причинами, основными из которых являются:
- Гормональный дисбаланс.
- Поздний возраст женщины.
- Наличие хронических патологий.
- Частые стрессы.
- Несоблюдение элементарного назначенного режима и многое другое.
В качестве профилактики гормональной недостаточности женщине могут быть назначены гормональные препараты для корррекции баланса эстрадиола и прогестерона.
Безрезультатность ЭКО или почему не получилось?
Крайне важно после неудавшегося первого ЭКО установить главную причину. Возможно, придется обоим партнерам вновь пройти обследование. Иногда решением проблемы является изменение гормонального лечения. Не стоит спешить и уже в следующих, ближайших циклах проводить повторное ЭКО, так как вероятность невынашивания плода по-прежнему высока.
Гармонизация эмоционального и физического фона женщины поможет в следующей попытке ЭКО. Разбитые надежды, которые появились у женщины после неудачной попытки данного репродуктивного метода, вполне могут быть обоснованы.
Но в данной ситуации скрыт действительный шанс стать беременной в результате естественного метода. Ведь, согласно статистическим исследованиям, многие женщины беременели сами, без вспомогательного ЭКО.
Есть данные о том, что ЭКО помогает забеременеть женщине естественным путем.
Зависимость самостоятельного зачатия от возраста будущей мамыБлагоприятствовать самостоятельному зачатию после процедуры ЭКО могут следующие факторы:
- интенсивная гормонотерапия, которую получала женщина перед методом ЭКО;
- полноценная терапия и профилактика вялотекущих хронических недугов;
- стабилизация эмоционального состояния у женщины.
Все это повышает шансы зачать ребенка естественным методом.
Проблемы, мешающие естественному зачатию, носят более обширный характер, а чаще всего тормозят наступление беременности такие состояния, как:
- Непроходимость маточных труб.
- Неполноценное развитие матки (гипоплазия эндометрия).
- Слабая активность сперматозоидов.
Источник: https://dp3.ru/bolezni/beremennost-posle-eko-priznaki-estestvennoj-beremennosti-techenie-po-trimestram.html


