Низкая плацента беременности 15 недель
Низкая плацентация при беременности
Иногда, в ходе прохождения УЗИ скриннинга, беременная женщина может услышать диагноз «низкое расположение плаценты» или «низкая плацентация». Как правило, этот диагноз вызывает множество страхов и опасений. Чем опасен такой диагноз, какой образ жизни показан до родов, какие варианты родоразрешения, от чего это зависит.
Что такое низкая плацентация у беременных
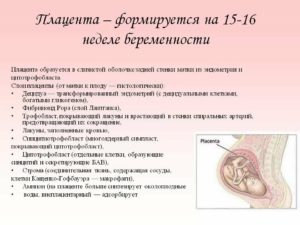
Иногда плацента развивается несколько ниже, чем это должно быть, низким считается расположение плаценты ближе, чем на 5.5-6 см от внутреннего зева матки до нижнего края плаценты. Такое состояние может представлять определенную опасность во время беременности.
Примечание. Низкое расположение плаценты еще могут называть низкой плацентацией.
При низком расположении, по мере роста плода, он оказывает на плаценту все более сильное давление, возрастают риски внешнего на нее воздействия или преждевременной отслойки плаценты.
На поздних сроках при низко расположенной плаценте есть риск пережатия плодом пуповины и повреждения плаценты за счет активных движений. Кроме того, нижние сегменты матки хуже кровоснабжаются в сравнении с днем матки, что чревато формированием гипоксии плода.
Нужно понимать, что диагноз «низкое расположение плаценты» или «низкая плацентация», поставленный до 30-34 (а иногда и до 36) недели беременности, — это еще не окончательный диагноз.Плацента может передвигаться (ниже о миграции плаценты), стенки матки растягиваются неравномерно, и есть большая вероятность, что к 34 неделе плацента будет выше, чем 5-6 см от внутреннего зева матки.
При этом, если диагноз был поставлен, даже на ранних сроках, беременная женщина должна соблюдать определенные рекомендации по образу жизни и регулярно (как предпишет врач) обследоваться.
Если расположение плаценты после 34 недели остается низким, то есть риск, что роды будут путем кесаревого сечения. Но, справедливости ради, нужно отметить, что большинство женщин рожают естественно, просто от акушера требуется больше внимания. Также будет проводиться постоянный мониторинг состояния плода и сократительной деятельности матки.
Миграция плаценты при низкой плацентации
В течении беременности плацента немного меняет свою толщину и общий объем, это обусловлено тем, что одни участки плаценты разрастаются, а другие атрофируются (уменьшаются), тем самым меняется и вид плаценты, и ее локализация.
Низкое расположение плаценты часто выявляют в ранние сроки, но по мере роста плода и увеличения размеров матки, она растет, поднимаясь ближе ко дну матки. Как правило, ближе к моменту родов, детское место занимает правильное положение. Так происходит при прикреплении плаценты по задней стенке.
Передняя стенка обладает большей растяжимостью, но низкое крепление плаценты по передней стенке более опасно.
При расположении плаценты по передней стенке, и только при таком, может произойти условная миграция плаценты вниз.
Происходит это за счет того, что передняя стенка растяжима сильнее, и если задняя тянется в напрвлении от шейки и вверх, ко дну, то передняя стенка – и от центра, и в стороны, и ко дну и к шейке матки.
Поэтому может происходить, как бы «опущение плаценты», т. е, сама матка выянется вверх, а плацента при этом останется близко к шейке матки.
Это будет предпосылками для формирования низкой плацентации, или даже предлежания плаценты.
Причины низкой плацентации
В обычных условиях у молодых и здоровых женщин плацента крепится в нормальном положении. Причинами низкой плацентации обычно бывает неблагополучие внутри матки:
- воспалительные процессы стенок матки;
- инфекционные поражения стенок матки;
- последствия выкидышей и абортов;
- выскабливания матки;
- рубцы после кесарева сечения;
- швы после операций;
- миома матки;
- недоразвитие матки, двурогая, седловидная матка, инфантильная матка;
- многоплодная беременность;
- возраст мамы старше 30-35 лет.
Ощущения при низкой плацентации
Чаще всего низкая плацентация внешне и по ощущениям никак себя не проявляет. Иногда могут возникать тянущие боли внизу живота и в пояснице или «кровомазание». Последнее является признаком отслойки плаценты на небольшом участке. Поэтому так важно сообщать своему доктору о появлении даже самых незначительных кровянистых выделений.
Чаще выявляется низкая плацентация при проведении плановых или дополнительных УЗИ.
Чему грозит низкая плацентация при беременности
В большинстве случаев в третьем триместре плацента поднимается и о былых переживаниях у будущих мам не остается и следа.
- Если плацента расположена низко при первом УЗИ на сроках в 12-16 недель, подов для волнения нет. Скорее всего по мере роста матки плацента изменит свое положение и поднимется вверх. При этом процесс вынашивания плода не нарушается, и роды проходят самостоятельно. Без каких-либо осложнений.
- Если низкая плацентация выявлена в сроки 20-ти недель, также не стоит переживать, именно с этого периода начнется активный рост плода и поднятие плаценты выше.
- Если низкая плацентация будет выявлена после 30-ти недель, понадобится дополнительный контроль. Но также не стоит слишком переживать, потому что плацента может мигрировать до 34-36 недель включительно.
Важно помнить, что если о время второго контрольного УЗИ скрининга до 20 недель, врач-сонолог констатирует расположение плаценты, то это еще ни о чем не говорит. Вспоминаем, что плацента растет вплоть до 36 недель.
Сам факт низкой плацентации не повод для волнения, особенно в период первой половины беременности. Это всего лишь подсказка для наблюдающего доктора, чтобы он понимал – эта беременность имеет свои индивидуальные особенности.
Поводами для волнения станут очень низкое расположение плаценты с формированием частичного или полного предлежания. Опять же, врач по результатам УЗИ и вашему состоянию точно кажет вам, насколько низко расположена плацента и каковы прогнозы.
Если после 36 недели беременности положение плаценты не нормализовалось, то в 38 недель женщина госпитализируется в стационар, и находится под наблюдением врачей.Еще раз повторимся, в большинстве случаев, никаких причин для волнения нет.
При низкой плацентации запрещено
При обнаружении низко расположенной плаценты, необходимо следить за ситуацией в динамике, для этого есть смысл сделать контрольное УЗИ в 24-26 и 34-36 недель.
Стоит также соблюдать следующие рекомендации:
- Избегать физической нагрузки, напряжение передней брюшной стенки, бег и прыжки. Это приводит к сокращениям стенок матки и их напряжению, что увеличивает риск отслойки плаценты.
- Максимальный покой, частый, продолжительный отдых, обязательно нужно высыпаться.
- Запрещены поднятия тяжестей, резкие движения и рывки.
- Гармоничное психическое состояние, будущая мама должна быть расслаблена и спокойна. Стресс категорически противопоказан!
- На ночной и дневной сон, на отдых стоит подкладывать подушечку под ноги, чтобы они были чуть выше уровня таза.
При низкой плацентации, если плацента лежит ближе 5 см от края внутреннего зева матки, и об этом говорит второй УЗИ скрининг, временно стоит отказаться от интимной жизни и сохранять половой покой.
Это объясняют тем, что при таком положении плацента находится близко к шейке матки и ритмичные толчки, сокращение и напряжение мышц матки во время оргазма может приводить к угрозе отслойки плаценты.
Не стоит рисковать, если и после 20-22 недель плацента располагается низко. До этого срока, если угрозы для беременности нет, секс допустим, но только без резких движений и глубокого проникновения.
В дальнейшем можно сохранить легкие интимные ласки.
Еще раз напомним, что в 95% случаев плацента принимает свое нормальное положение без каких либо проблем.
Вам необходимо хорошо высыпаться и сохранять спокойствие и одевать комфортную одежду для беременных. Купите в Мамином Магазине:
При покупках вМамином магазине мы гарантируем приятное и быстрое обслуживание.
Удачи вам!
Источник: https://mammyclub.com/%D1%81%D1%82%D0%B0%D1%82%D1%8C%D1%8F/%D0%BD%D0%B8%D0%B7%D0%BA%D0%B0%D1%8F-%D0%BF%D0%BB%D0%B0%D1%86%D0%B5%D0%BD%D1%82%D0%B0%D1%86%D0%B8%D1%8F-%D0%BF%D1%80%D0%B8-%D0%B1%D0%B5%D1%80%D0%B5%D0%BC%D0%B5%D0%BD%D0%BD%D0%BE%D1%81%D1%82%D0%B8
Что такое низкая плацентация?
Что же означает эта формулировка? Зародыш, после выхода из труб матки, как правило, крепится к верхней части передней или задней стенки матки, ближе к маточному дну (расположенному вверху матки). Формирование плаценты впоследствии происходит на этом же месте.
Но бывают и исключения, при которых эмбрион из- за некоторых причин закрепился ближе к зеву (так называемым маточным воротам). Если между начавшей формироваться плацентой и маточным зевом расстояние не более шести сантиметров, развивается патология низкой плацентации.
Еще одна из схожих по признакам патологий – это предлежание плаценты. Обусловлена она тем, что плацента из- за сильного смещения блокирует выход из матки. Но путать эти две патологии не стоит, хотя они и схожи по некоторым признакам, последствия от развития каждой из патологии значительно отличаются друг от друга.
Чем опасна низкая плацентация при беременности?
Как и многие патологии — низкая плацентация имеет множество всевозможных негативных последствий, которые могут наступить с большой долей вероятности. Что бы дать ответ на вопрос, чем же грозит беременным низкая плацентация, необходимо углубится в женскую физиологию.
Из – за постоянного роста эмбрионов течении беременности происходит все более сильное давление на нижнюю часть матки. Низко расположенная плацента тоже подвергнется чрезмерному давлению растущего плода.
Последствиями такого давления может стать отслойка плаценты или кровотечение, в результате которых есть большой риск выкидыша. Так же нарушается баланс кровоснабжения нижней и верхней части матки (в нижней хуже, чем в верхней части).
Вследствие этих нарушений ребенок может получать кислород и питательные вещества, так нужные для его полноценного развития, не в полном объеме.Теперь становится ясно, какую опасность таит в себе низкая плацентация. Как же обстоят дела с предлежанием плаценты? Ведь все перечисленные выше признаки являются характерными и для него. Различие патологий состоит в том, что находящаяся в крайне низком положении плацента испытывает намного большее давление этим и обусловлен более весомый риск при низкой плацентации.
Толщина плаценты по неделям беременности
20 неделя является тем сроком, когда врачи могут характеризовать толщину плаценты и отклонения в ее развитии.
Симптомы и причины низкой плацентации
Внешние симптомы могут быть не так ярко выражены, если плацента расположена не слишком низко к зеву матки.
Поэтому на плановом УЗИ проводящемся на сроке 12 недель, обязательно определяют уровень расположения плаценты, что бы выявить патологию низкой плацентации.
Симптомы, характерные для вероятной угрозы выкидыша (тянущие боли в низу живота и кровотечение) более ярко выражены, если край плаценты находится крайне близко к зеву матки.
Причины патологии низкой плацентации являются до сих пор не выученными до конца.
Но достоверно известный факт, что основной причиной прикрепления эмбриона в нижней части матки, зачастую обусловлено повреждением эндометрии произошедшим по причине перенесенных ранее инфекционных заболеваний, абортов и выскабливание. Так же причиной данной патологии может служить миома, швы на матке или анатомические особенности строения матки.
Лечение низкой плацентации
К несчастью, медикаментозное лечение данной патологии плаценты – не представляется возможным. В подавляющем большинстве случаев плацента со временем сама занимает правильное место.
Так как матка растет и постоянно изменяет свое положение. За счет этого диагноз низкая плацентация. поставленный будущей матери на 20 — 22 или даже на 32 неделе протекания беременности, не является критичным.
Положение плаценты, до наступления 36 недели с большой вероятностью может изменится.
Из — за невозможности медикаментозного лечения данной патологии стоит принять некоторые меры, для исключения более серьезных последствий развития недуга. Исключить нужно поднятие тяжестей и любые физические нагрузки (спорт и т.п.), так же стоит отказаться от секса. В случае возникновения даже небольшого кровотечения, следует незамедлительно обратиться к врачу.На протяжении всего протекания беременности, специалисты должны внимательно наблюдать за состоянием плаценты беременной. Важное значение имеет своевременное прохождение плановых ультразвуковых исследований. С наступлением третьего триместра беременности, низкая плацентация зачастую проходит самостоятельно.
Роды при низкой плацентации
Угроза недостаточно гармоничного развития плода при низкой плацентации у беременных, понятна, чем же грозит такая патология при родах? Прохождение родов напрямую зависит от конкретного места расположения плаценты. Во множестве случаев, при низкой плацентации, роды проходят естественным путем.
Но не исключается необходимость прокалывания околоплодного пузыря искусственно, в случае, когда расположение плаценты крайне близко к зеву. Вследствие чего, головка плода прижимает вплотную к матке плаценту. Если же имеет место патология плацентарного предлежания или плод в матке расположен неправильно , роженице необходимо сделать операцию кесарево сечение.
Источник: http://nedeli-beremennosti.com/nizkaya-placentaciya-pri-beremennosti
Что делать, если выявлена низкая плацентация при беременности
К сожалению, ни одна женщина, находящаяся в «интересном» положении, не застрахована от различных осложнений, которые могут возникнуть совершенно неожиданным образом. К таковым, например, относится низкая плацентация при беременности.
Во время второй беременности и мне поставили такой «диагноз». Звучит страшно, правда? Вот и я экстренно начала выяснять что это и как быть. Оказалось, что это вовсе и не «диагноз» — просто констатация факта. Но не буду забегать вперед.
Что значит низкая плацентация при беременности?
Нормальным считается явление, когда оплодотворённое яйцо крепится в матке к её дну (оно находится вверху) или задней стенке. Именно в этом месте формируется плацента, с помощью которой обеспечивается передача питательных веществ от матери в организм ребёнка, снабжение его кислородом и выведение углекислого газа.
Но случается и так, что эмбрион может прикрепиться внизу матки, ближе к выходу из неё. Это указывает на низкое расположение плаценты. О нём говорят, если расстояние между плацентой и выходом из матки (зевом) менее 6 см.
Причины низкого прикрепления плаценты
- Особенности строения внутренних половых органов женщины, наличие врождённых пороков матки;
- Перенесённые инфекции, воспалительные процессы репродуктивной системы и органов малого таза;
- Перенесённые операции на матке;
- Если женщина старше 35 лет;
- Если ранее были сделаны аборты (вследствие их всегда повреждается эндометрий);
- Тяжёлая физическая нагрузка на организм женщины до беременности и в первые месяцы.
Т.е. любые воспаления, аборты, чистки – все это очень сильно травмирует эндометрий. Оплодотворенное яйцо «движется» по матке и выискивает наиболее безопасное, качественное место крепления. Чем ниже прикрепилось – тем хуже состояние эндометрия.
Признаки низкого расположения плаценты
- Выявляется низкая плацентация при беременности сроком 12 недель на УЗИ (узнайте из статьи: Какие анализы сдают при беременности?>>>);
- На ранних сроках никаких симптомов этого явления женщина обычно не ощущает.
Чаще всего они проявляются, когда плод достигает значительных размеров – в третьем триместре;
- Ещё более достоверно выявление низкой плацентации при беременности на 20 неделе. Врач на УЗИ просто видит место крепления и записывает этот факт в выписке.
Меня в свое время сильно успокоили слова акушерки, наблюдавшей мою беременность. Она сказала: «То, что сейчас тебе ставят низкую плацентацию – еще ни о чем не говорит. Матка растет. И то, что сейчас выглядит как 1 см.
от зева шейки матки, через 2 месяца превратится в 5-6 см. и крепление уже не будет низким»
Собственно, именно так и произошло.
Среди признаков, свидетельствующих как о низком расположении плаценты, так и других явлениях, можно выделить:
- Тянущие боли внизу живота, в пояснице (важная статья по теме: При беременности тянет низ живота>>>);
- Кровотечение. Его сила зависит от величины отслойки плаценты. Если она незначительная, то и количество крови выделяется совсем небольшое. При этом может не быть никаких болей внизу живота;
Если участок отслойки большой, то кровотечение будет сильным. В таком случае оно может сопровождаться головокружением, повышенной утомляемостью, обмороком, болью внизу живота. Обычно кровянистые выделения появляются после повышения физической нагрузки, активных движений, кашля, запоров. Даже при слабом кровотечении, обязательно обратитесь к врачу.
- Пониженное артериальное давление;
- Слабость, повышенная утомляемость.
В чём опасность низкой плацентации?
Многие будущие мамы, даже ещё не столкнувшись с этим явлением, задаются вопросом: чем грозит низкая плацента?
- Из-за того, что плацента близко расположена к зеву матки и частично может перекрывать отверстие, обычно возникают кровотечения и вероятен риск её отслойки. В свою очередь, это провоцирует угрозу выкидыша;
- Повышается риск того, что ребёнок будет испытывать нехватку кислорода и питательных веществ, поскольку внизу матки находится недостаточное количество сосудов;
- При расположении низкой плаценты по задней стенке, осложнения встречаются чаще, хотя выше вероятность того, что ситуация выправится со временем самостоятельно. Нередко в таком случае кровотечение может быть внутренним, выделений может не быть совсем. Но обычно присутствует ощущение давления внизу живота из-за накопления крови и незначительная боль, которая со временем усиливается;
- Какова опасность в ситуации, если плацента низко по передней стенке? С ростом матки и плода она будет сдвигаться и может полностью перекрыть зев. Также высок риск обвития пуповиной. При низком переднем расположении плаценты женщине нужно быть особо осторожной и внимательной к своему состоянию, строго выполнять все рекомендации врача.
Роды при низком расположении плаценты
Довольно часто низкая плацентация никак себя не проявляет вплоть до родов. Многие женщины сильно беспокоятся за то, как они будут проходить при таком диагнозе.
- В большинстве случаев, при отсутствии осложнений и удовлетворительном состоянии будущей мамы, назначаются естественные роды. Конечно, при этом постоянно контролируется состояние женщины, артериальное давление, объём выделений, а также положение малыша в утробе, его пульс;
- Если после 36 недель беременности продолжает диагностироваться низкая плацентация (плацента на расстоянии 2 см и ближе к зеву матки), выявляются различные неблагоприятные симптомы, кровотечение, то чаще всего роды проходят с помощью кесарева сечения.
Каков бы ни был срок беременности, никогда не стоит паниковать, узнав о низкой плацентации. Это не патология, а лишь констатация факта, при котором просто следует быть осторожнее, чем в обычной ситуации.
Источник: https://uroki4mam.ru/nizkaya-platsentatsiya-pri-beremennosti
15 неделя беременности: узи плода на 15 неделе

Акушерство и гинекология Диагностика УЗИ Узи плода 15 неделя
Стоимость узи во втором триместре в сроке от 14 до 26 недель составляет 550 гривен. В цену включено проведение пренатального скрининга, биометрии по протоколам, 3D/4D визуализация.
Стоимость комплексного пренатального скрининга по PRISCA (УЗИ + свободный эстриол + альфа-фетопротеин + бетаХГЧ с расчетом индивидуального риска хромосомных патологий (например синдрома Дауна или Эдвардса) и дефектов развития (например дефект нервной трубки) – 1060 гривен.
При УЗИ плода в 15 недель беременности можно увидеть, как ребеночек активно двигает ногами и пинается локтями, пока что вы еще это не ощущаете, плод еще мал, чтоб вы смогли почувствовать его толчки. Размеры при УЗИ плода в 15 недель беременности приблизительно сответствуют среднему апельсину.
Ваш ребеночек уже может слышать стук вашего сердца и ваш голос. Он уже готов услышать, как сильно он любим вами. Это важное достижение возможно благодаря тому, что уши у плода смещаются к бокам, там, где они и должны находиться.
При обычном УЗИ плода в 15 недель беременности увидеть уши не так то просто, но это возможно при проведении 3d 4 d узи при беременности. Глаза плода при УЗИ плода в 15 недель беременности смещаются вперед, на свое привычное место. У плода прокрашиваются брови и ресницы, волосы на голове становятся толще.
При УЗИ плода в 15 недель беременности видно, как ребенок шевелит пальцами на руках и ногах, делает спонтанные дыхательные движения, готовясь к жизни вне матки. Конечно же, плод еще слишком незрелый для самостоятельной жизни, ему еще крайне необходим его уютный домик в вашем животе.
Плод уже полностью покрыт лануго – пушковыми волосиками, которые согревают его и делают очень милым. Лануго сохраняется приблизительно до 35 недель беременности.
Сердце при проведении УЗИ плода в 15 недель беременности бьется со скоростью 140-160 ударов в минуту и перекачивает за день 28 литров крови!
Волосы на голове обретают цвет, уже можно понять, вырос ли у ребенка папин чуб или мамин.
Кроме дыхательных движений, при узи плода в 15 недель беременности можно увидеть, как ребенок интенсивно тренируется для главного дебюта в своей жизни – выхода на белый свет. Плод сосет пальчики, активно глотает околоплодные воды – важные навыки для выживания во внешней среде.
Шейка матки женщины при УЗИ плода в 15 недель беременности
Важно оценить состояние шейки матки при УЗИ плода в 15 недель беременности. Именно в это время чаще всего дебютируют первые признаки истмико-цервикальной недостаточности.
Истмико-цервикальная недостаточность – это проблема шейки матки, связанная с несостоятельностью запирательной функции шейки.
Грубо говоря, шейка не может удержать плод внутри матки, открывается раньше времени, и происходит выкидыш.
Основные причины истмико-цервикальной недостаточности:
- Травматизирующие гинекологические операции (выскабливания, аборты, биопсии)
- Инфекции,передающиеся половым путем — хламидиоз, уреаплазмоз, микоплазмоз, и т.д. — и ассоциированный с ними хронический эндоцервицит (воспаление внутри шейки матки).
- Рубцовая деформация шейки после предшествующих тяжелых родов с разрывами шейки матки.
Яичники женщины при УЗИ плода в 15 недель беременности
При УЗИ плода в 15 недель беременности оцениваются также яичники женщины. Не всегда удается оценить не измененные яичники (если с яичниками все в порядке). Визуализация их затруднена в связи с увеличенной беременной маткой.
Матка женщины при УЗИ плода в 15 недель беременности
В структуре матки обязательно оценивается однородность мышечного слоя (миометрия), где могут визуализироваться миоматозные узлы. В норме при УЗИ матки в 15 недель беременности миометрий представлен тонким, около 2,5 см, однородной структурой.
Плацента при УЗИ плода в 15 недель беременности
Плацента при УЗИ плода в 15 недель беременности может иметь разную локализацию. Чаще всего, она расположена по передней или по задней стенке матки. Иногда плацента доходит до шейки матки или перекрывает шейку матки. Такое расположение плаценты при УЗИ плода в 15 недель беременности называется предлежанием плаценты. Эта ситуация требует постоянного врачебного контроля.
При предлежании плаценты возникает необходимость часто проходить стационарное профилактическое лечение. Полное предлежание плаценты вообще будет требовать практически всю беременность после установления диагноза постельный режим, чаще в условиях стационара.
Такая тактика связана с тем, что плацента при предлежании расположена в самой подвижной и растяжимой части матки – в нижнем сегменте. Эта локализация опасна угрозой преждевременной отслойки плаценты, внутриутробной гибели плода и смертельного маточного кровотечения.Миграция плаценты (перемещение плаценты выше опасной зоны), проходит вплоть до 28 недели, но если при УЗИ в 15 недель беременности диагностируется полное предлежание плаценты, вероятность того, что плацента так и останется на этом месте очень высока.
Сердце при УЗИ плода в 15 недель беременности
При УЗИ плода в 15 недель беременности сердце имеет четыре камеры: два предсердия и два желудочка, как и у взрослого человека.
Особенностью плодового сердца является наличие открытого овального окна, через которое происходит сбос крови. Овальное окно закроется после первого вдоха, но у некоторых оно полностью не закрывается.
Между предсердиями в норме при УЗИ плода в 15 недель беременности имеется полная перегородка.
ЦНС при УЗИ плода в 15 недель беременности
Головной мозг доступен полноценной оценке при УЗИ плода в 15 недель беременности. Оцениваются желудочки головного мозга, мозжечек, разделение головного мозга на два полушария.
Другие органы при УЗИ плода в 15 недель беременности
Обязательно оценивается при УЗИ плода в 15 недель беременности наличие и правильность расположения желудка, мочевого пузыря, почек, кишечника.
Изменения в организме будущей мамы
Ваше сердце к данному сроку беременности перекачивает на 20% крови больше, чем до беременности. Чаще всего здоровая женщина чувствует себя при этом абсолютно нормально. Компенсаторные возможности организма велики.
Дно матки находится посередине между лобком и пупком. Вы можете это самостоятельно проверить, если ляжете на спину и аккуратно ладонью потрогаете свой живот. Так и без УЗИ плода в 15 недель беременности вы можете быть спокойной, что беременность развивается.
Гормоны делают уязвимыми ваши десна. Вам необходимо более тщательно следить за гигиеной полости рта для профилактики бактериального воспаления десен. Посетить стоматолога самое время, если вы не успели это сделать до беременности.
читайте далее: 16 неделя беременности
Источник: http://ultraclinic.com.ua/diagnostika/uzi/uzi-pri-beremennosty/15-nedelj-uzi-ploda.php
В чем опасность предлежания плаценты (15 недель беременности)?
Иногда женщина во время беременности даже не знает, с какими проблемами она может столкнуться. Здесь речь идет не только о большой психологической нагрузке на организм женщины но еще и об элементарном воздействии в плане физической не совершенности организма. Например, предлежание плаценты – существенная и весьма опасная проблема.
Следовательно, наша статья расскажет о возможном вреде для малыша, о котором мало кто догадывается. Также мы узнаем, какие анализы необходимо проводить для определения норм функционирования плаценты. Каждый из этих показателей сможет рассказать наиболее подробно о физическом здоровье женщине и ее возможностях в плане самостоятельного вынашивания малыша.
Что такое предлежание плаценты?
Что значит предлежание плаценты? Об этом мало кто знает до беременности. Однако во время элементарного курса биологии в школе, о плаценте и особенностях ее функционирования во время беременности, говорилось много.
На самом деле, вопрос о том, что же значит предлежания плаценты также изучался на курсе биологии и физиологии. Чаще всего это очень опасный процесс, который означает ограничение массы плаценты, ее уменьшение и слишком быстрое отмирание. Для ребенка это невероятно опасно.
Следовательно, вопрос о том, что значит, плаценты предлежание решить очень важно, ведь от этого зависит самочувствие и общее состояние малыша.
Прежде чем узнать, что такое предлежание плаценты 15 недель, нам необходимо рассказать о том, чем характеризуется роль плаценты в организме матери.
Всем известно, что благодаря плаценте, ребенок питается и развивается наиболее качественным образом.
Без плаценты сам этот процесс просто невозможен, без нее организм ребенка не будет получать достаточного количества витаминов и минералов, что, в свою очередь, приведет к скорому выкидышу.
Предлежание плаценты к 15 неделе очень опасно, ведь для этого периода оно совершенно не характерно. Дело в том, что постепенно плацента уменьшается, так сказать, старится. Это вполне нормальный физиологический процесс. Однако для предлежания плаценты 15 неделя никак не характерна.
Подобное старение происходит скорее к 30 неделе беременности и никак не раньше. К этому периоду организм матери начинает постепенно готовиться к окончанию беременности. К тому же, ребенок начинает получать чуть меньше пищи, что в скором времени, стимулирует его к появлению на свет.Кстати, всего можно выделить 4 стадии развития плаценты. Предлежание плаценты и рекомендации врача обычно различны, в зависимости от этапов, на которых это происходит. Начнем с первого этапа, когда плацента представляет собой однородную структуру. Это наиболее длительный этап, который продолжается до 30 недель.
Следующий этап характеризуется частичным отслоением плаценты и появлением омертвевших участков. К третьему периоду подобных участков все больше. При предлежании плаценты рекомендации врачей однозначны – срочное лечение во избежание неприятных последствий для матери и ребенка. К 4-му этапу практически вся плацента изменяется.
В нормальной ситуации это происходит за несколько дней до родов.
Как лечить предлежание?
При предлежании плаценты рекомендации врачей редко отличаются друг от друга. Начнем с того, что это очень опасно для ребенка и его развития. По этой причине, многие специалисты приходят к выводу, что необходима немедленная госпитализация девушки.
Предлежание плаценты чем опасно – вопрос весьма своеобразный и логичный. На самом деле, опасностей множество, но самая страшная из них – выкидыш.
Также возможно нарушение физического здоровья ребенка, развитие специфических хронических заболеваний и так далее. Чаще всего вопрос о том, чем опасно предлежание плаценты, женщиной даже не задается.
Всем понятно, что аномальное развитие плаценты очень вредно для ребенка, ведь его организм функционирует именно за ее счет.
Если краевое предлежание плаценты состоялось, вопрос что делать несуразен. Дело в том, что врач рекомендует начать немедленное лечение сложившегося заболевания и остановиться подробно на выяснении причин образования болезни.
На самом деле, подобных причин может быть огромное множество. Для начала скажем, что среди них необходимо выделить разнообразные инфекции, серьезные заболевания матери.
В таком случае, краевое предлежание плаценты что делать – это вопрос, который решает лишь гинеколог при помощи комплексного лечения и госпитализации.
Гинеколог сможет при помощи группы анализов определить причины возникновения данного заболевания и даже сумеет начать борьбы с ним. Важно отметить, что при современном уровне развития медицины, даже самое серьезное предлежание можно перебороть, сохраняя жизнь и здоровье малыша.
На самом деле, вопрос о том, чем опасно предлежание плаценты решается очень просто. Зачастую из-за этой аномалии у ребенка начинается отставание в плане физического развития, что непременно скажется и после рождения. Именно поэтому, мамочки так опасаются за состояние плаценты, как связующего органа, обеспечивающего нормальное функционирование ребенка и его развитие.Для того чтобы определить наличие аномалии, необходимо провести комплекс анализов. Кстати. Лучше всего проводить этот комплекс при любом подозрении на заболевании. Только в таком случае, можно будет заранее определить предлежание и справиться с его негативными последствиями.
Замечательно, если при вопросе о том, что делать при краевом предлежании плаценты, врач не теряется, понимая как важно вовремя начать борьбы борьбу.
При своевременном лечении данного заболевания можно преодолеть негативные последствия неправильного функционирования женского организма и вернуть развитие малыша в подобающую норму.
Также отметим, что чаще всего причиной подобной аномалии в развитии становится именно неправильное функционирование женского организма.
Многие болезни могут вызывать подобное заболевание и сказаться на последующем развитии малыша. Именно поэтому, в период беременности, женщине нужно быть особенно осторожной и следить за своим здоровьем.
Источник: http://www.pinetka.com/beremennost/vse-dlya-beremennyih/v-chem-opasnost-predlejaniya-platsentyi-15-nedel-beremennosti.html
Что это значит
Плацента имеет форму плоского диска, утолщения в оболочке плодного пузыря. В переводе с латыни слова «placenta» означает «лепёшка». Структура плацентарного уплощения похожа на губку со множеством мелких пор. Этот орган обеспечивает питание, дыхание младенца, выведение продуктов жизнедеятельности из организма малыша.
Плацента формируется в стенке плодной оболочки. Её толщина к концу беременности достигает 4 см. Место крепления плаценты определяет её способность полноценно снабжать малыша кислородом и питанием.
Наилучшее место для расположения плаценты — дно матки (несмотря на название, оно расположено вверху, под диафрагмой). Здесь усилено кровообращение, а значит, ребёнок будет получать через кровь матери полноценное питание и достаточное количество кислорода. При таком креплении создаются наилучшие условия для развития плода.
И ещё: дно матки не испытывает давление веса растущего малыша, поэтому кровеносные сосуды внутри плаценты не сжимаются, обеспечивают нормальный ток крови.
Самое неподходящее место для расположения плаценты — зёв матки, выход из маточного мешочка, в котором малыш развивается 9 месяцев. При таком расположении детского места самостоятельные роды невозможны, они грозят удушьем для ребёнка (для того чтобы малыш родился, плацента должна отслоиться и открыть зёв (выход), а значит прекратить поставлять младенцу кислород).
Не смертельно опасным, но также неприятным является крепление пуповины недалеко от выхода-зёва. При таком расположении развивающийся плод давит весом на зёв и отрывает пуповину от стенки матки. Так возникает кровотечение, угроза выкидыша. Либо возможно другое осложнение — недостаточная площадь крепления плаценты вызывает гипоксию плода (неполное снабжение мозга кровью и кислородом).При креплении пуповины в нижней части матки, недалеко от зёва, врачи говорят о низком предлежании.
Термином «низкая плацентария» обозначают расположение детского места ближе чем в 6 см от выхода из матки.
Чем продиктована эта цифра?
При нормальных родах шейка матки раскрывается на 10 см. Раскрытие диаметром 10 см считают полным и достаточным для прохождения головки ребёнка. Если разделить диаметр 10 см пополам, получается расстояние в 5 см с каждой стороны зёва. Поэтому для нормальных родов крепление плаценты должно быть больше чем 5 см.
Последствия
Чем опасна низкая плацентария для малыша и его мамы? Для того чтобы ответить на поставленный вопрос, давайте рассмотрим, какие функции выполняет плацента, для чего этот орган нужен маме и малышу?
Плацента обеспечивает ребёнка в утробе дыханием, питанием и выделением. Через её поры организм малыша получает из крови матери кислород, углеводы, белки, витамины, микроэлементы. Обратно он отдаёт углекислый газ и другие продукты собственной жизнедеятельности.
Низкое предлежание плаценты опасно её слабым развитием (из-за постоянного давления сверху). Формируется плацента малой толщины и площади. Ребёнок в утробе получает недостаточное количество питания и кислорода. В лучшем случае, недостаток питания замедляет развитие. В худшем — кислородное голодание формирует слабоумие.
Низкое предлежание способствует отслоению плаценты с появлением кровянистых выделений. Кровотечение при низкой плацентарии сигнализирует о полном или частичном отрыве детского места от стенки матки. В таком случае необходима срочная врачебная помощь, для того чтобы спасти жизнь не только ребёнка, но и матери.
Женщине с низким расположением плаценты необходимо беречь себя от перегрузок, не пользоваться общественным транспортом (как минимум, в час пик), двигаться плавно и осторожно. Полная отслойка плаценты в результате неосторожного или резкого движения означает гибель плода (его удушье) и серьёзную кровопотерю для матери.
Причины
При нормальной физиологии оплодотворённое яйцо крепится к верхней части матки (в зоне так называемого днища).
Если стенки матки повреждены (рубцами от предыдущих абортов, инфекцией, воспалением), плодное яйцо будет искать другие места для более удачного крепления.
Часто при наличии воспалений или швов, спаек, зародыш прикрепляется к нижней части маточной полости и начинает свой развитие.
Важную роль играет психосоматика. Страх женщины потерять ребёнка, эмоции неприязни, которые испытывает непосредственно беременная и её родственники к факту её беременности, формируют условия для различных патологий.Чтобы будущая беременность протекала без осложнений, постарайтесь избегать следующих факторов (они могут стать причиной низкого предлежание плаценты, вызвать родовые осложнения, ослабить развитие малыша в утробе):
- Аборты.
- Воспалительные и инфекционные заболевания половых органов. Если вы недавно лечили воспаление, отложите беременность на пару месяцев. Оболочки матки должны как следует восстановиться, чтобы оплодотворение, зачатие и вынашивание прошли наилучшим образом. И ещё: необходимо обязательно готовиться к будущей беременности — обследоваться на возможные скрытые инфекции. Такие меры предупредят повреждение слизистых стенок матки и обеспечат нормальное крепление плодного яйца.
- Маточные швы и спайки (от предыдущего кесарева) — затрудняют имплантацию яйца. Максимальный размер швов и спаек — в первые несколько лет после операции. С течением времени они немного рассасываются, становятся меньше. Поэтому при кесаревом сечении не рекомендуют беременеть раньше, чем через четыре года после предыдущей операции.
- Избегайте разрушительных эмоций: ненависти, неприязни, зависти, страха. Они ничем не помогают вам, а вот вред от их присутствия — вполне ощутимый. Этот факт подтверждают как психологи, так и гинекологи.
Что делать
90% случаев с низким предлежанием плаценты в начале беременности заканчиваются вполне удачно — естественными родами. Дело в том, что в процессе вынашивания младенца плацента может мигрировать — перемещаться вверх вместе с ростом матки.
Чаще это наблюдается при креплении детского места на передней стенке маточной полости, реже — при креплении плаценты к задней стенке.
Поэтому постановка диагноза «низкая плацентария» при первом УЗИ в 12 недель не даёт поводов для страшного беспокойства, но рекомендует щадящий режим дня, отказ от секса и полноценный отдых.
Перечислим правила поведения беременной женщины при низком расположении плаценты:
- Максимально ограничить физические нагрузки: не бегать, не подпрыгивать, ходить спокойно и размеренно, не делать резких движений, не поднимать и не носить тяжестей.
- Отменить половую жизнь. Низкое расположение плаценты делает секс травматичным, создаёт угрозу отслаивания части плодной оболочки и кровотечения. Поэтому секс при низкой плацентарии ограничивают до тех пор, пока детское место не поднимется выше 6 см (по данным УЗИ-обследования).
- Иногда беременной прописывают постельный режим, пребывание в стационаре. Но даже критические состояния, когда имеется кровотечение, можно взять под контроль. Так, если в сроке 11 недель плацента перекрывала зёв и кровила, то уже в 15 недель при грамотном лечении перекрытия может не быть. А в 30 недель положение плаценты может выше, чем 6 см от края зёва.
Лечение
Визуализация — техника нетрадиционного подхода к лечению, которая хорошо зарекомендовала себя в случаях подъёма плаценты и обматывания пуповиной младенца. Данная технология основана на воздействии позитивного настроя и психики человека на окружающий мир.
Суть визуализации — мысленное представление желаемого результата. Так, при низком предлежании, женщина несколько раз на день (два, три, четыре) представляет, как место крепления плаценты поднимается вверх, передвигается к дну матки. Этот метод также помогает сделать возможными естественные роды при обвитии ребёнка пуповиной.
Традиционные методики лечения используют следующие аптечные препараты:
- Витамин Е — формирует плаценту и процессы её созревания, предупреждает преждевременную отслойку и старение детского места.
- Магне В6 — улучшает передачу нервных импульсов и снимает мышечные спазмы, зажимы. Налаживает кровообращение и усиливает питание, снижает опасность гипоксии у плода.
- Курантил — назначают для профилактики нарушений плацентарного кровообращения, при сосудистой недостаточности и неполной циркуляции крови.
- Гинипрал — средство для предупреждения гипертонуса, предупреждает ранние преждевременные роды и несвоевременную активность матки.
- Актовегин (инъекции) — нормализует обмен веществ внутри клеток, способствует накоплению кислорода и глюкозы во внутриклеточной жидкости. Также актовегин необходим при подозрениях на гипоксию у младенца в утробе. Побочный эффект: усиливает рост плода.
- Нош-па — препарат для успокоения и снятия мышечного спазма. Иногда подъёму низко расположенной плаценты мешают психологические и психические зажимы (они формируются по причине внутренних страхов). Но-шпа — натуральный препарат, который снимает спазм гладких мускулов во всех внутренних органах. Поэтому таблетки но-шпы показаны при различных спазматических состояниях: сердечных приступах, гастритах (болевой спазм), печёночных и кишечных коликах, спазме сосудов мозга, спазмировании шейки матки во время родовой деятельности.
Гипоксия у ребёнка — это не результат недостаточных прогулок матери на свежем воздухе. Причина гипоксии (недостатка кислорода) часто лежит в нарушении плацентарного кровообращения. Поэтому магне В6 и курантил назначают почти всем беременным, которые сохраняют беременность или лечатся в стационаре.
И ещё: обязательному лечению подлежат все инфекции. Практика подтверждает, что после вылечивания микоплазмы, плацента «поднимается» на своё место.
Низкая плацентария — опасное осложнение беременности. Его можно избежать, если готовиться к зачатию: не делать аборты, вовремя лечить воспаления, обследоваться на скрытые половые инфекции.
Однако даже если детское место прикрепилось низко — в начале беременности это не повод для паники. Витамины, минералы и спокойный режим позволят вашей плаценте подняться и занять положенное место на днище матки.
Источник: http://po-beremennosti.ru/nizkaya-placentaciya-pri-beremennosti