Регургитация трикуспидального клапана на узи 12 недель
Как проявляется и лечится трикуспидальная регургитация
Регургитация (обратный заброс крови) через трикуспидальный клапан (из правого желудочка в предсердие) возникает на фоне пороков сердца. Ее причиной является неплотное смыкание створок в период систолы. У больных возникает слабость, одышка, цианоз, тахикардия. Для уменьшения этих симптомов назначают медикаменты. Радикальное лечение – пластика клапана или установка протеза.
Причины развития трикуспидальной регургитации
Недостаточность правого предсердно-желудочкового клапана бывает врожденной или приобретенной (вторичной).
У новорожденного, ребенка
Выявление неплотного смыкания створок клапана связано со следующими отклонениями внутриутробного развития:
- аномалия Эбштейна (смещение створок или заращение отверстия);
- несформированные створки, одна или две вместо трех;
- нарушение строения соединительной ткани (дефект образования волокон коллагена);
- ишемия из-за дефицита кислорода или глюкозы, сдвига реакции крови в кислую сторону (ацидоз).
С дефектом трикуспидального клапана могут сочетаться аномалии строения перегородки, расположения магистральных сосудов, других клапанов. У детей раннего и школьного возраста регургитация может быть следствием перенесенного ревматического эндокардита.
У взрослых
Приобретенная форма обратного заброса крови в правое предсердие связана с нарушением работы клапана из-за расширения желудочка. Такая патология возникает при следующих заболеваниях:
Поражение частей клапана бывает у взрослых пациентов при инфекционном эндокардите (часто при внутривенном введении наркотиков), миксоматозном разрушении, карциноидном синдроме (рак яичника, кишечника, легких), ревматической атаке, миокардите. Нарушение работы сосочковых мышц, которые удерживают створки, встречается при недостаточном питании (ишемия или инфаркт), при разрыве из-за травмы.
Рекомендуем прочитать статью о пороке трикуспидального клапана. Из нее вы узнаете о клинических формах пороков сердца, течении заболевания и осложнениях при выявлении порока трикуспидального клапана.
А здесь подробнее о комбинированном пороке сердца.
Виды патологии
Выявление обратного систолического движения крови в правой половине сердца возможно даже у здоровых людей. Среди приобретенных пороков регургитация через трикуспидальный клапан составляет около 25 процентов. По механизму развития она может быть первичной и вторичной, встречаются изолированные или комбинированные формы.
Пролапс трикуспидального клапана с регургитацией
Провисание створки клапана или ее патологическое выпячивание чаще всего обнаруживают после инфекционного эндокардита. Пролапс появляется также при врожденной аномалии строения соединительной ткани, на фоне ревматизма. Провисающая часть не дает возможности полного перекрывания отверстия в период сокращения правого желудочка, часть крови переходит обратно в предсердие.
Степень регургитации может меняться в зависимости от повышения давления в системе легочных артерий.
Первичная пульмональная форма
При врожденной аномалии строения или расположения ствола легочной артерии возникает повышенное давление в сосудах легких. Правый желудочек работает с повышенной нагрузкой для того, чтобы протолкнуть кровь в пульмональные кровеносные пути. Вначале его мышечный слой утолщается (гипертрофия), затем, по мере снижения компенсаторных возможностей, полость расширяется.
У пациентов формируется относительная недостаточность клапанного отверстия с регургитацией крови.
Вторичная легочная форма
Заброс крови может быть при нормальном строении клапана из-за митрального стеноза. Такое осложнение возникает у 90% пациентов вследствие затруднения прохождения крови из левого предсердия.
Высокое давление в этой части сердца тормозит отток крови из легочных вен и вызывает переполнение малого круга кровообращения.
Развитие правожелудочковой недостаточности и слабость сердечной мышцы нарушают функционирование трикуспидального клапана.
Изолированное поражение трикуспидального клапана
Встречается реже, чем комбинированные пороки сердца. Приводит к недостаточному опорожнению правых отделов и застою крови в венозной сети большого круга. Перегрузка правого предсердия, а особенно расширение его полости, вызывает нарушение ритма по типу фибрилляции и сопровождается высоким риском тромбоэмболии легочной артерии.
Степени прогрессирования заболевания
Возращение крови в правое предсердие некоторое время компенсируется усиленной работой правых камер сердца и не приводит к декомпенсации кровообращения. Но так как миокард правой части гораздо слабее левой, то у пациентов быстро возникают застойные явления в венах, печени, скопление жидкости в тканях нижних конечностей, плевральной полости, асцит.
В зависимости от выраженности потока вернувшейся крови выделены четыре последовательные стадии регургитации:
- Минимальная, нарушений кровообращения нет.
- На расстоянии 2 см от клапана.
- Длина обратной струи более 2 см.
- Выраженный заброс крови в полость правого предсердия.
Симптомы трикуспидальной регургитации
Врожденная неполноценность клапана проявляется в виде тяжелой недостаточности кровообращения и нарушения ритма по типу приступов наджелудочковой (суправентрикулярной) тахикардии или мерцательной аритмии.
Новорожденные ослаблены, быстро устают при кормлении, задыхаются при сосании и плаче, кожные покровы цианотичные, могут изменяться форма пальцев и ногтей («барабанные палочки» и «стекла часов»), возможны судорожные подергивания мышц.
Дети с трикуспидальной недостаточностью могут жаловаться на:
- сильную утомляемость при незначительных нагрузках;
- затрудненное дыхание;
- сердцебиение;
- боли в сердце;
- кашель с выделением кровянистой мокроты;
- боль и тяжесть в правой подреберной области;
- нарушение аппетита, тошноту.
На застойные явления в венозной сети могут указывать:
- отеки ног;
- одутловатость лица;
- синюшный цвет кожных покровов с желтоватым оттенком;
- расширение, набухание и пульсация вен шеи, груди;
- увеличенная печень.
Смотрите на видео о симптомах трикуспидальной регургитации:
В тяжелых случаях высокое давление в системе печеночных вен (портальная гипертензия) вызывает кровотечения из пищевода. Нередким вариантом осложнений порока сердца у беременных бывает тяжелый токсикоз, отмечается недостаточное поступление крови плоду через плаценту, что приводит к выкидышу и родам раньше срока.
Методы диагностики
При выслушивании сердца можно обнаружить шум из-за неполного смыкания клапана правой половины сердца. Его характеристики:
- занимает почти всю систолу;
- хорошо слышен в реберном углу, в 5 — 6 межреберье слева от грудины;
- на вдохе возрастает;
- при пролапсе створки его дополняет звук «хлопка паруса».
Инструментальная диагностика помогает обнаружить такие изменения:
| Виды диагностики | Диагностируют |
| ЭКГ | Признаки перегрузки правых камер сердца, гипертрофия их мышечного слоя, приступообразное учащение ритма, мерцание или фибрилляция предсердий, блокада проведения импульсов в атриовентрикулярном узле. |
| ФКГ | Малоамплитудный первый тон, систолический шум в виде ленты. |
| Рентгенография | Расширение правой половины сердечной тени, полых вен. |
| УЗИ сердца | Утолщение миокарда, расширение правых отделов, деформация створок или увеличение диаметра отверстия, сопутствующие аномалии строения; помогает определить степень обратного заброса крови. |
| Флебография яремных вен | Высокие волны, амплитуда которых зависит от объема вернувшейся крови. |
| Фондирование | Измерения давления в полостях, оценки легочной гипертензии, что важно для выбора способа лечения. |
Лечение детей и взрослых
Для уменьшения проявлений сердечной недостаточности назначается медикаментозное лечение, оно также направлено на снижение легочной гипертензии, предотвращение обострения бактериального эндокардита. Радикальное устранение регургитации возможно только после операции.
Консервативное
Для симптоматической терапии отеков, одышки, аритмии и слабости сердечной деятельности, предотвращения тромбоэмболии назначают:
| Группы | Названия препаратов |
| Мочегонные | Гипотиазид, Трифас |
| Сосудорасширяющие | Кардикет, Моночинкве |
| Ингибиторы АПФ | Лизиноприл, Тритаце |
| Бета-блокаторы | Бисопролол, Карведилол |
| Сердечные гликозиды | Строфантин, Дигоксин |
| Метаболические средства | Милдронат, Панангин |
| Антиаритмические | Новокаинамид, Изоптин |
| Антикоагулянты | Варфарин, Тромбо асс |
Оперативное
При регургитации от 2 степени назначается кардиохирургическое лечение. Дефект клапана может быть устранен при помощи пластики – отверстие подшивают к кольцу или ушивают.
При невозможности выполнения этих операций пациенту устанавливают биологический или механический протез.
Протезирование показано больным после эндокардита, разрушения створок при карционоидном синдроме или аномалиях строения врожденного характера.
Прогноз для больных
Без операции пациенты со значительной регургитацией погибают от развития тяжелой сердечной недостаточности, пневмонии или тромбоэмболии легочной артерии.
Отягощающими факторами являются значительные разрушения клапана, сопутствующие инфекции, заболевания сердца или внутренних органов, сочетанные пороки развития.
Трикуспидальная недостаточность при митральных пороках также считается неблагоприятным признаком.
Рекомендуем прочитать статью о пролапсе митрального клапана сердца. Из нее вы узнаете о причинах возникновения, видах пролапса митрального клапана, а также о симптомах, диагностике и лечении данного заболевания.
А здесь подробнее о спорте при пролапсе.
Трикуспидальная регургитация является последствием неполного перекрывания отверстия створками клапана. Она бывает врожденной и приобретенной. В зависимости от объема вернувшейся крови выделены четыре степени тяжести патологии.
Проявления регургитации связаны с нарастанием сердечной недостаточности и легочной гипертензии. Для симптоматического лечения назначают медикаменты, восстановить нормальную работу клапана возможно после пластики или протезирования.
Смотрите на видео о недостаточности трехстворчатого клапана:
Источник: http://CardioBook.ru/trikuspidalnaya-regurgitaciya/
Физиологическая регургитация трикуспидального клапана
: 7 981
В последнее время отмечается омоложение сердечно-сосудистой болезни. Еще несколько десятилетий назад заболевание сердечной мышцы считались исключительно пожилых людей. Сегодня возрастная группа заболевших мужчин и женщин от 20 до 45 лет.
Регургитация трикуспидального клапана у детей и взрослых не исключение. Данное заболевание сердца имеет врожденную природу и может быть диагностировано до рождения ребенка посредством проведения УЗИ (ультразвуковое исследование) беременной женщине.
Этиология болезни
Регургитация трикуспидального клапана сердца – что это такое и какова природа данного заболевания? В кардиологическом отделе медицины регургитацией называют заброс крови из одной камеры сердца в соседний отсек.
Заболевание имеет 4 степени, в зависимости от вида клапана, который был поврежден.
Сердце в норме и при регургитации
Клапаны сердца:
- Митральный клапан (митральная регургитация).
- Аортальный (аортальная регургитация).
- Легочный (легочная регургитация).
- Трикуспидальный (трикуспидальная регургитация).
Наиболее распространённым видом заболевания является митральная регургитация и аортальная. В некоторых случаях у пациента может наблюдаться оба вида патологии.
Данная болезнь сердца не является самостоятельной, а развивается на фоне других заболеваний внутренних органов, особенно сердца или легких.
Виды болезни
Регургитация трикуспидального клапана может быть врожденным или приобретенным заболеванием. У ребенка явление регистрируется в первые несколько месяцев. Бывает так, что работа клапанов сама становится на место. Врожденную аномалию намного легче контролировать, особенно если имеет место профилактика обострения болезни.
Приобретенный вид регургитации развивается совместно с другими заболеваниями сердца или сосудов.
Исходя из причин, которые влекут за собой развитие аномалии, болезнь может быть первичной или вторичной:
- Первичный тип регургитации трикуспидального клапана связан с болезнями сердечной мышцы. Причина возникновения – гипертензия легочной формы. Это означает, что кровь по легочной артерии бежит под сильно высоким давлением.
- Вторичная форма связана непосредственно с клапаном, который имеет нарушение в работе.
Учитывая тот факт, что регургитация всегда напрямую связана с недостаточностью сердечного клапана, она может быть абсолютной и функциональной. Абсолютная регургитация появляется, когда поражены клапанные створки.
Является врожденной формой заболевания.
Функциональная форма возникает на фоне сильного растяжения стенок клапана, что является следствием заболеваний или патологических процессов в легочной кровеносной системе, или по причине поражений, возникающих на тканях сердца.
Стадии развития
Патологический процесс имеет 4 стадии своего развития. Существует 5 стадий, которую врачи кардиологи выводят отдельно – физиологическая регургитация:
- Регургитация трикуспидального клапана 1 степени – кровь вытекает в предсердие из сердечного желудочка через створки клапана.
- Регургитация 2 степени – болезнь, которую необходимо лечить. Характеризуется притоком крови из клапана, при этом струя превышает 20-25 мм.
- Регургитация трикуспидального клапана 3 степени – струя превышает 2 см. Диагностика данного заболевания не представляет проблем.
- 4 степени – поток крови превышает 2 см.
- 5 степень является физиологическим явлением. Представляет ли она угрозу здоровью и жизни человека, и берут ли в армию с таким диагнозом? В отличие от первых 4 стадий болезни клапанов сердца, данный вид не является тяжелым патологическим процессом, при условии, что не будет в дальнейшем развиваться.
Причины возникновения патологии
Основной фактор, который провоцирует развитие аномального процесса в сердечных клапанах – клапанная недостаточность на фоне дилатации сердца. В некоторых случаях болезнь возникает на фоне развивающегося ревматизма, эндокардита или по причине регулярного употреблению определенных медицинских препаратов.
Причины, провоцирующие регургитации клапана сердечка первичного вида:
- Воспалительный процесс на соединительных тканях – ревматизм.
- Эндокардит сердца инфекционной природы (в большинстве случаев встречается у людей, имеющих наркотическую зависимость).
- Прогиб створки клапана (пролапс).
- Генетическое заболевание соединительных тканей – болезнь Марфана.
- Врожденный порок клапанов сердца, при котором их створки смещены или отсутствуют вовсе.
- Травма грудного отдела.
- Долгий прием медицинских препаратов.
Причины вторичной регургитации:
- Высокое давление в кровеносной системе легких (гипертензия).
- Расширение желудочка.
- Дисфункция желудочка.
- Патология клапана.
- Недостаточность сердечных желудочков.
- Кардиопатия.
- Врожденный порок перегородок межпредсердия.
- Непроходимость артерии легких.
Клиническая картина
Симптомы регургитации трикуспидального клапана зависит от стадии заболевания и его вида. 1 и 2 степень регургитации практические не имеет ярко выраженных признаков.
Единственно, на что может обратить внимание пациент – пульсация вен, расположенных на шеи. Причина этому – высокое артериальное давление. Чтобы обнаружить явление, достаточно приложить ладонь к правой стороне шеи.
При дальнейшем развитии болезни вены начинают подрагивать, набухают:
- Кожа синего цвета (особенно кончик носа, под ногтевой пластиной, губы).
- Отеки ног.
- Аритмия мерцательной степени.
- Шумы в сердечной мышце (особенно хорошо прослушиваются при вдохе).
- Повышенная утомляемость.
- Симптомы одышки.
- Боли в боку под ребрами.
- Увеличение объема печени.
Резкая боль в подреберье может сигнализировать о проблемах сердца
Данная симптоматическая картина может свидетельствовать и о других заболеваниях сердечно-сосудистой системы, поэтому тремор вен на шее является самой точной диагностической картиной.
Особенности детской регургитации
Регургитация трикуспидального клапана у плода регистрация явления возможно на ранних сроках развития с помощью УЗИ. В большинстве случаев данная патология связана с отклонением в хромосомах ДНК цепи (синдром Дауна). Хотя и у полностью здорового ребенка может отмечаться регургитация. Наличие данного явления не говорит об отклонении в развитии.
При отсутствии других заболеваний сердечно-сосудистой системы, работа клапана выравнивается самостоятельно с возрастом. Тем не менее, если явление было зарегистрировано, необходимо регулярно посещать кардиолога, чтобы отслеживать возможный процесс развития.
Диагностика и терапевтические методы
Чтобы установить диагноз, пациенту необходимо пройти процедуру УЗИ. Врач исследует анамнез, проводится электрокардиография, катетеризация сердечной мышцы и рентген грудного отсека.
Лечение регургитации комплексное. Используются методы оперативного и консервативного лечения. При 1 стадии развития достаточно регулярного осмотра у кардиолога.
УЗИ сердца
При наличии пороков и патологических процессов в сердечно-сосудистой системе, которые спровоцировали нарушения в сердечных клапанах, се методы лечения направлены на их купирование.
Вторая стадия развития болезни должна лечиться с помощью приема специализированных медицинских препаратов.
Как правило, пациенту назначается прием мочегонных препаратов, и средств, которые расслабляют мускулатуру сосудистых стенок, калий.При необходимости проводится хирургические операции – от аннулопластики до полного протезирования.
Профилактические меры
Регургитация трикуспидального клапана сердца не имеет рецидивов при соблюдении всех врачебных предписаний после проведенного лечения. Пациенту необходимо вести здоровый образ жизни и воздержаться от вредных привычек.
Прием алкогольных напитков и курение исключается. Это касается тех людей, которые прошли через операцию на клапане, и кому была диагностирована начальная стадия болезни.
Соблюдение профилактических мер предупредит дальнейшее развитие.
Обязательны умеренные физические упражнения, правильный рацион и режим питания. Пища не должна быть слишком жирной, перченной, не рекомендуется злоупотреблять солениями и сладостями. Необходимо внимательно контролировать вес и не допускать скачков массы. Особенную опасность представляет стремительный набор веса.
Профилактические меры включают полноценный отдых и сон, по возможности избегать стрессовых и нервных ситуаций. Обязательный регулярный осмотр у кардиолога на предмет выявления дальнейшего развития регургитации трикуспидального сердечного клапана.
Источник: https://SostavKrovi.ru/sosudy/serdca/fiziologicheskaya-regurgitaciya-trikuspidalnogo-klapana.html
Пренатальный скрининг первого триместра беременности в Ростове-на-Дону
У любой пары существует риск зачатия ребёнка, имеющего генетическое заболевание. В данном случае не играет никакой роли образ жизни родителей, их социальное положение, состояние здоровья. Риск есть всегда.
Скрининговые исследования предлагаются всем лицам, наблюдающимися по поводу беременности. Одно из таких обследований – УЗ-обследование генетических аномалий в I триместре беременности, прохождение которого желательно каждой беременной женщине до 14 недели гестации.
Таким образом, скрининг I триместра – комплекс пренатальных исследований, осуществляемых на 11-14 неделях гестации, целью которых является предварительная идентификация женщин с повышенным риском рождения ребенка, страдающего хромосомными болезнями.
К 11-12 неделе гестации ребенок уже достигает достаточных размеров, чтобы хорошо изучить его анатомические особенности.
На этом сроке уже можно выявить серьезные нарушения развития ребенка, которые могут быть несовместимы с жизнью, либо приводить к тяжелой инвалидизации.
Среди всех выявляемых генетических аномалий чаще всего встречается синдром Дауна, при котором в 21 паре не две, а три пары хромосом.
Ультразвуковые маркёры, которые повышают риск генетических заболеваний
Первое, что должно настораживать и требовать особого внимания – расширение ТВП (толщины воротникового пространства), невизуализируемые кости носа, порок сердца, связанный с дисфункцией трикуспидального клапана, а также реверсивный ток крови в венозном протоке. Ниже представлены более детальные уточнения по каждому отклонению.
Воротниковое пространство
Воротниковое пространство определяется как участок скопления жидкости между кожей и тканями шейного отдела позвоночника. Выявляется и в норме, и при генетических заболеваниях, но во втором случае ТВП увеличивается до 2,6 мм (а может и больше).
Принципиально важно пройти скрининг на 12 (+-1) неделе беременности, ибо на более поздних сроках беременности воротниковое пространство исчезает.
Очень редко эта структура переходит в генерализованный, либо локальный отек, иногда несовместимый с жизнью.
Как измеряется ТВП?
Для измерения ТВП применяются два метода – трансабдоминальный (практически во всех случаях), либо трансвагинальный. Результаты этих исследований отличаться не будут.
Обследование проводится только в I триместр беременности, на сроке гестации от 11 до 14 недель. При этом размер ребенка для эффективного скрининга должен быть не менее 45 мм, но и не более 85 мм. Если на 11 неделе плод чуть меньше, это можно считать вариантом нормы, то тогда обследование переносится на 7-10 дней.
Измерения осуществляются в переднезаднем направлении, то есть сагиттально, а головка ребенка предлежит нейтрально.
Область на мониторе увеличивается до головы и верхней трети туловища.
Область видимости должна увеличиваться так, чтобы наименьшее перемещение курсора выдавало изменение размера на одну десятую миллиметра.
Измеряется ТВП в наиболее широком месте, при этом требуется дифференциация эхоструктуры кожи и амниона.
Во время обследования толщина воротничкового пространства измеряется несколько раз, а выбирается наибольшее из полученных значений.
Порой к мнимому увеличению ТВП приводит обвивание шеи пуповиной. Тогда измеряется с обеих сторон пуповины. Дабы оценить риск, высчитывается среднее значение из полученных.
Визуализация носовых костей
Проводится на 11-14 неделе гестации. В этот период визуализация получается в 96% случаев. Копчико-теменной размер плода должен быть не менее 45 мм и не более 85 мм.
Изображение на мониторе увеличивается таким образом, чтобы была полностью видна голова и верхняя треть туловища.
Плод должен рассматриваться в переднезадней плоскости.
При отсутствии каких-либо хромосомных патологий возможно отсутствие определения носовых костей в 1% случаев у женщин европеоидной расы, и в 9% случаев у женщин африканского этноса.
При трисомии 21 пары носовые кости не визуализируются в 65% случаев, при трисомии 13 пары – 25%, при трисомии 18 пары – у половины.
В процессе визуализации носовых костей должны распознаваться три слоя. Верхний – это кожа, посередине – кончик. Внизу визуализируется собственно носовая кость, эта линия более толстая.
Допплерометрия венозного протока и трикуспидальная регургитация
Зачастую большинство хромосомных патологий сопровождаются нарушениями и пороками развития многих систем организма. Чаще всего – сердцечно-сосудистой, что в некоторых случаях приводит к тяжелой инвалидизации.
Венозный проток
В первом триместре беременности нарушение тока крови в венозном протоке вместе с хромосомными аномалиями и сердечными патологиями может привести к невынашиванию беременности. В эти сроки гестации изменение кривых скорости тока крови диагностируют у 85% имеющих трисомию 21, а у здоровых плодов – 5%.
Трикуспидальная регургитация
Трикуспидальной регургитацией называют порок правых камер сердца, характеризующийся недостаточностью трехстворчатого клапана, что приводит к возвращению крови в предсердие из желудочка в момент систолы.
Это явление, как и реверс тока в венозном протоке уже не диагностируется к 15-16 неделе. Тем не менее, следует в 19 неделю пройти эхокардиографию, потому что в некоторых случаях вышеописанные явления могут говорить о наличии врожденного порока сердца.
Разумеется, описанное исследование не должно ограничиваться выявлением ультразвуковых маркёров, увеличивающих риск для ребенка – синдром Эдвардса, Патау и др. В 1 триместре также диагностируют синдром Дэнди-Уокера, акранию, мегацистис и многое другое.
Результаты скрининга, особенно в сочетании с анализом на фактор роста плаценты, имеют немалое значение не только для последующего диагностирования ряда хромосомных патологий, но также используются для анализа риска выкидыша, тяжелой степени гестоза, нарушения и задержки развития плода.
Рекомендации The Fetal Medicine Foundation (FMF)
Для оценки вышеперечисленных признаков врач должен обладать высокой квалификацией. Наши специалисты, осуществляющие пренатальный скрининг в Ростове-на-Дону, имеют лицензии The Fetal Medicine Foundation, международной организации, деятельность которой посвящена исследованиям в области биологии плода, пренатальной медицины.
Организация разрабатывает новейшее программное обеспечение, которым снабжаются сертифицированные медицинские пренатальные центры, что позволяет по результатам УЗ- и биохимического исследований анализировать риск хромосомных аномалий у плода.
Чтобы получить сертификат по осуществлению УЗ-скрининга на 12 (+- 3) неделе гестации, следует:
Пройти тренинг при поддержке The Fetal Medicine Foundation. Курсы проходят в аккредитованных центрах.
Освоить практический курс в центре.
Предоставить в организацию УЗ-фото в соответствии с разработанными организацией критериями – толщину воротникового пространства, визуализацию костей носа, результаты допплеровского исследования тока крови в венозном протоке и трехстворчатого клапана.
Обладая сертификатом международного образца, специалист может принимать участие в международных конференциях, исследованиях, повышая свою квалификацию.
В заключение
В том случае, если полученные результаты будут говорить о невысоком риске наличия хромосомных аномалий у ребенка, специалисты центра порекомендуют повторное проведение УЗ-исследования в 20 неделю беременности и в 31 неделю беременности (+- 1-2 недели).
В случае выявления повышенного риска наличия у ребенка генетических заболеваний необходимо понимать, что это лишь результат скрининга, но никак не диагноз. В такой ситуации потребуется консультация врача-генетика и последующее кариотипирование плода.
Это цитогенетический метод, позволяющий проанализировать число и структуру хромосом, диагностировать нарушения в хромосомном составе.
Используются инвазивные методы диагностики – хорионбиопсия, либо амниоцентез, позволяющие обнаружить врожденные хромосомные дефекты.Ни здоровый образ жизни родителей, ни отсутствие родственников с генетическими патологиями, ни высокое социальное благополучие не могут гарантировать рождение ребенка без хромосомных аномалий. Наши специалисты рекомендуют вам своевременно проходить обследования на протяжении всего срока гестации.
Цены на УЗИ при беременности
| Услуга | Цена |
| Консультация специалиста по пренатальной диагностике | 550 |
| Определение b-ХГЧ методом ИФА | 650 |
| Определение РАРР методом ИФА | 700 |
| УЗИ с 11 по 14 неделю (эеспертное) | 1700 |
| Забор крови из вены | 200 |
Источник: https://mc-davinci.ru/m/directions/zhenskaya-konsultatsiya/prenatalnyy-skrining/
Недостаточность трёхстворчатого клапана и беременность
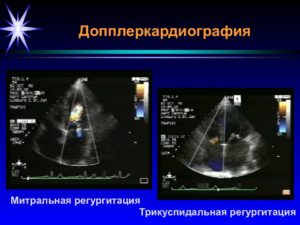
Недостаточность трёхстворчатого клапана — порок сердца, обусловленный неплотным смыканием створок клапана во время систолы желудочков, что вызывает патологическую регургитацию крови из правого желудочка в правое предсердие. У 80–90% здоровых людей при эхокардиографии во время систолы обнаружена небольшая физиологическая регургитация крови в правой предсердие, однако обратный ток крови в этих случаях незначителен.
Патологическая трикуспидальная регургитация крови при пороке трёхстворчатого клапана приводит к заметным нарушениям внутрисердечной гемодинамики.
Синонимы
Недостаточность правого атриовентрикулярного отверстия, недостаточность правого предсердно-желудочкового отверстия, трикуспидальная недостаточность, недостаточность трикуспидального клапана.
КОД МКБ-10I07.1 Трикуспидальная недостаточность.
I36.1 Неревматическая недостаточность трехстворчатого клапана.
ЭПИДЕМИОЛОГИЯ
Изолированная недостаточность трёхстворчатого клапана встречается примерно в 40% случаев. В 30% случаев наблюдают сочетанное поражение с МК и аортальным клапаном. Врождённая недостаточность трёхстворчатого клапана встречается в составе ВПР сердца (аномалии Эбштейна, незаращении атриовентрикулярного канала).
КЛАССИФИКАЦИЯ
Различают органическую и функциональную недостаточность трёхстворчатого клапана.
ЭТИОЛОГИЯ (ПРИЧИНЫ) НЕДОСТАТОЧНОСТИ ТРЕХСТВОРЧАТОГО КЛАПАНА
Органическая недостаточность характеризуется грубыми морфологическими изменениями створок трёхстворчатого клапана (уплотнение, сморщивание, деформации и обызвествление) и чаще всего развивается при ревматической лихорадке и инфекционном эндокардите.
При функциональной недостаточности трёхстворчатого клапана грубые морфологические изменения его створок отсутствуют, а неполное смыкание обусловлено нарушением функции клапанного аппарата (фиброзного кольца, сухожильных хорд, сосочковых мышц). Эта форма порока сердца в практике наблюдают чаще.
Можно выделить несколько причин функциональной недостаточности трёхстворчатого клапана: заболевания с высокой гипертензией МКК, сопровождающейся дилатацией правого желудочка и значительным растяжением фиброзного кольца трёхстворчатого клапана (митральные пороки сердца, хроническое лёгочное сердце, хроническая СН любого генеза с лёгочной гипертензией, первичная лёгочная гипертензия, ТЭЛА, осложнённая острым лёгочным сердцем, некоторые ВПР сердца, такие, как дефект межпредсердной перегородки, дефект межжелудочковой перегородки, открытый артериальный проток и другие пороки; инфаркт миокарда правого желудочка с признаками острой правожелудочковой недостаточности); поражение сосочковых мышц и сухожильных хорд трёхстворчатого клапана (тупая травма грудной клетки, инфаркт миокарда правого желудочка с поражением сосочковой мышцы).
ПАТОГЕНЕЗ
В результате объёмной перегрузки развивается гипертрофия и дилатация правого предсердия и правого желудочка и застой крови в венах БКК.
Этот застой имеет особенности, отличающие его от застоя крови при правожелудочковой недостаточности (не сочетающейся с недостаточностью трёхстворчатого клапана) — возникает градиент давления в полых венах, направленный в сторону от сердца; эта обратная пульсовая волна отражена картиной систолического наполнения крупных вен («положительный венный пульс»). Происходит снижение сердечного выброса, особенно при физической нагрузке, что сопровождается нарушением перфузии периферических органов и тканей, а также снижение ударного объёма правого желудочка, что приводит к разгрузке МКК и относительному снижению ранее повышенного давления в лёгочной артерии.
Патогенез осложнений гестации
В I триместре наиболее часто происходит обострение ревмокардита.
С 26 по 32 недели гестации увеличивается ОЦК, минутный объём сердца, снижается гемоглобин, организм беременной испытывает максимальные нагрузки.
С 35 недели до начала родов увеличивается масса тела, затрудняется лёгочное кровообращение из-за высокого стояния дна матки, снижается функция диафрагмы.
Во время родов увеличивается артериальное давление, систолический и минутный объём сердца.
В раннем послеродовом периоде возможны послеродовые коллапсы из-за резкого изменения внутрибрюшного и внутриматочного давления.
КЛИНИЧЕСКАЯ КАРТИНА (СИМПТОМЫ) НЕДОСТАТОЧНОСТИ ТРЕХСТВОРЧАТОГО КЛАПАНА
Клиническая картина складывается из сочетания признаков, характерных для недостаточности трёхстворчатого клапана, и признаков других заболеваний сердца, сопровождающихся лёгочной гипертензией.
В одних случаях симптомы недостаточности трёхстворчатого клапана развиваются постепенно, наслаиваясь на признаки выраженной лёгочной гипертензии и недостаточности правого желудочка (митральный стеноз), в других случаях — они возникают быстро и определяют клиническую картину заболевания и его прогноз (травма сердца, инфаркт миокарда правого желудочка).
Возникновение недостаточности трёхстворчатого клапана у больных с высокой лёгочной гипертензией приводит к появлению (усугублению) признаков застоя крови в БКК (быстрое нарастание отёков, тяжесть в правом подреберье, тошнота, анорексия, сонливость, быстрое увеличение живота в объёме, чувство распирания по всему животу, метеоризм).
Важный признак — нарастание общей слабости и утомляемость при выполнении минимальной нагрузки. Такое снижение физической активности объясняют резким уменьшением сердечного выброса.Наблюдается умеренная одышка при напряжении, которая не ограничивает активность больной так резко, как при митральном стенозе. Больные не испытывают затруднения при дыхании в положении лёжа, но ощущают слабость, сердцебиение; возникают неопределённые боли в области сердца при движении.
ОСЛОЖНЕНИЯ ГЕСТАЦИИ
Характерные осложнения беременности при недостаточности трёхстворчатого клапана отсутствуют. Как и при всех ППС, беременность может осложняться гестозом, угрозой преждевременных родов и ФПН. Все особенности течения беременности и её исход определяются сопутствующими клапанными поражениями и степенью нарушений внутрисердечной и системной гемодинамики.
ДИАГНОСТИКА
Анамнез
В анамнезе перенесённый ревматический эндокардит, травмы с разрывом сосочковых мышц трёхстворчатого клапана, митральные пороки сердца.
Физикальное исследование
При внешнем осмотре обращает на себя внимание тяжёлое общее состояние больной, вынужденное (горизонтальное с низким изголовьем) положение, связанное с необходимостью гемодинамической разгрузки МКК. Определяется выраженный акроцианоз (иногда с желтушным оттенком), причиной которого служит застой крови в венах БКК и нарушение функции печени.
Лицо у больных с правожелудочковой недостаточностью и тотальной СН одутловатое, кожа желтовато-бледная со значительным цианозом губ, кончика носа, ушей; рот полуоткрыт, глаза тусклые (лицо Корвизара), вены шеи набухшие (даже в вертикальном положении).
При выраженной недостаточности трёхстворчатого клапана можно обнаружить пульсацию вен шеи, совпадающую с систолой желудочков.
При осмотре и пальпации области сердца определяют разлитую прекардиальную пульсацию, которая располагается слева от грудины (усиленный и разлитой сердечный толчок) и распространяется на эпигастральную область.
При перкуссии сердца правая граница относительной тупости значительно смещена вправо. Отмечают также расширение абсолютной тупости (дилатация правого желудочка). Другие границы изменены, если недостаточность трёхстворчатого клапана развивается на фоне других пороков сердца.
Для аускультативной картины при недостаточности трёхстворчатого клапана характерно ослабление I тона, однако признак непостоянен, особенно при сочетании недостаточности трёхстворчатого клапана с митральным стенозом.
Органическая недостаточность трёхстворчатого клапана может сопровождаться уменьшением громкости II тона на лёгочной артерии; при относительной недостаточности трёхстворчатого клапана (т.е.
на фоне состояний, сопровождающихся лёгочной гипертензией) во втором межреберье слева от грудины сохраняется акцент II тона (выраженность акцента становится меньше, если развивается декомпенсация правого желудочка). Часто выслушивается патологический III тон (формируется протодиастолический ритм галопа).
Характерный систолический шум лучше выслушивается в области между левым краем грудины и левой срединно-ключичной линией в пятом– шестом межреберье, усиливается на вдохе и в положении на правом боку, что связано с увеличением венозного притока к правому предсердию и степени трикуспидальной регургитации (симптом Риверо-Корвалло); шум занимает обычно всю систолу или большую её часть и всегда начинается одновременно с І тоном.
При значительном снижении сердечного выброса отмечают тенденцию к снижению АД.
Для оценки ЦВД проводят абдоминально-югулярную (гепато-югулярную) пробу.
В течение 10 с надавливают ладонью на переднюю брюшную стенку в области проекции печени, что застое в венах БКК (при недостаточности трёхстворчатого клапана) приводит к усилению набухания вен шеи (возрастанию ЦВД).В норме увеличение венозного возврата при достаточной сократительной способности правого желудочка не сопровождается набуханием шейных вен и увеличением ЦВД.
При исследовании нижних конечностей определяют отёчный синдром (отёки области стоп, голеней, иногда отёки достигают поясницы).
В брюшной полости нередко определяют свободную жидкость (асцит), а при исследовании лёгких — гидроторакс.
Печень увеличена (гепатомегалия), уплотнена, умеренно болезненна при пальпации, край её закруглен. Если сформировался кардиальный фиброз печени, край печени становится плотный и заострённым.
Иногда (редко) при исследовании печени можно обнаружить её истинную пульсацию («печёночный пульс») или симптом Фридрейхса (распространение обратной пульсовой волны приводит к ритмичному увеличению кровенаполнения печени).
Возможно также обнаружение передаточной пульсации печени, обусловленной сокращением гипертрофированного и дилатированного правого желудочка, близко расположенного к печени). Ещё один из характерных для недостаточности трёхстворчатого клапана клинических симптомов — симптом «качелей» (не совпадающая по времени пульсация области сердца и области печени).
Лабораторные исследования
● Клинический анализ крови.● Биохимичесикй анализ крови.
● Коагулограмма.
Инструментальные исследования
На ЭКГ при изолированной недостаточности трёхстворчатого клапана можно обнаружить признаки гипертрофии правого предсердия и правого желудочка.
При комбинированном митрально-трикуспидальном пороке сердца (например, стенозе митрального отверстия и недостаточности трёхстворчатого клапана) на ЭКГ можно обнаружить признаки гипертрофии правого желудочка и комбинированной гипертрофии левого и правого предсердий.При изолированной недостаточности трёхстворчатого клапана рентгенологически обнаруживают признаки дилатации правого предсердия и правого желудочка.
При эхокардиографии в M-модальном и двухмерном режимах могут быть обнаружены косвенные признаки недостаточности трёхстворчатого клапана: дилатация и гипертрофия правого предсердия и правого желудочка, возможны парадоксальные движения межжелудочковой перегородки и систолическая пульсация нижней полой вены.
Допплерэхокардиография позволяет обнаружить прямые и достоверные признаки трикуспидальной регургитации.
В зависимости от степени недостаточности струя регургитации определяется в правом предсердии на различной его глубине, иногда достигает нижней полой вены и печёночных вен.
Следует помнить, что у 60–80% здоровых лиц также определяется незначительная регургитация крови из правого желудочка в правое предсердие, однако максимальная скорость обратного тока крови при этом не превышает 1 м/с.
Дифференциальная диагностика
Дифференциальную диагностику проводят для оценки сочетанного клапанного поражения или изолированной недостаточности трёхстворчатого клапана.
Показания к консультации других специалистов
Необходима консультация терапевта, кардиолога и кардиохирурга
Пример формулировки диагноза
Беременность 19 нед. Комбинированный ревматический порок сердца — недостаточность трёхстворчатого клапана и митральный стеноз. Недостаточность кровообращения IIБ стадии.
ЛЕЧЕНИЕ НЕДОСТАТОЧНОСТИ ТРЕХСТВОРЧАТОГО КЛАПАНА ПРИ БЕРЕМЕННОСТИ
Немедикаментозное лечение
Не проводится.
Медикаментозное лечение
При появлении СН проводят соответствующую терапию.
Хирургическое лечение
См. «Беременность и трикуспидальный стеноз».
Профилактика и прогнозирование осложнений гестации
См. «Беременность и стеноз митрального отверстия».
Особенности лечения осложнений гестации
Лечение осложнений гестации по триместрам
Наиболее целесообразно прервать беременность на ранних сроках и в дальнейшем использовать внутриматочную контрацепцию. К вопросу о рождении ребенка следует вернуться после успешной хирургической коррекции порока.
При возникновении гестоза во II и III триместре проводят соответствующую терапию.
При развитии ФПН и хронической гипоксии плода во II и III триместре проводят терапию, направленную на улучшение маточно-плацентарного кровотока, улучшение трофической функции плаценты и нормализацию метаболических процессов.
При угрозе преждевременных родов проводят токолитическую терапию.
ПОКАЗАНИЯ К КОНСУЛЬТАЦИИ ДРУГИХ СПЕЦИАЛИСТОВ
Консультация терапевта, кардиолога и кардиохирурга.
ВЫБОР СРОКА И МЕТОДА РОДОРАЗРЕШЕНИЯ
В случае поступления в стационар больной беременной в позднем сроке гестации, учитывая преимущественную нагрузку при трикуспидальном пороке на правые отделы сердца, следует отдавать предпочтение родам через естественные родовые пути с выключением потуг путем наложения акушерских щипцов. После такого родоразрешения признаки СН нарастают в меньшей степени, нежели после КС. Абдоминальный способ родоразрешения сопровождается «гемодинамическим ударом» по правым отделам сердца, что ведёт к быстрому нарастанию СН. Однако такие больные встречаются редко, и обычно беременность у них заканчивается самопроизвольным абортом (ранним или поздним) или самопроизвольными преждевременными родами. В таких случаях показано выжидательная тактика. При появлении симптомов угрозы самопроизвольного прерывания беременности не следует применять меры к сохранению беременности.
ПРОГНОЗ
Прогноз определяется степенью выраженности порока и наличием сопутствующих клапанных поражений, следовательно и нарушениями внутри- и внесердечной гемодинамики.
Источник: http://www.MedSecret.net/akusherstvo/zabolevanija-serdechno-sosudistoj-sistemy-pri-beremennosti/269-nedostatochnost-trjohstvorchatogo-klapana-pri-beremennosti