Сердцебиение плода на 32 неделе
Таблица нормального сердцебиения плода по неделям беременности

28.08.2019
Каждая мама приходит в восторг, когда сердце ее малыша только начинает биться. Но это не только удовольствие, но и большая ответственность – следить за развитием малыша.
Сердцебиение плода по неделям сильно отличается.
Влияет на это несколько факторов: как кровь насыщена кислородом, каково содержание гемоглобина, особенности строения сердечка, воздействие на организм гормонов и нервной системы.
Развитие маленького сердечка
Сердечко начинает формироваться уже на 2–3 неделе от момента зачатия крохи, когда будущая мама еще может даже не догадываться о своей беременности. Изначально сердце похоже на обычную пустую трубку, которая затем начинает приобретать некоторые изгибы.
На 4–5 неделе развития между предсердиями появляется перегородка, которая разделяет орган на три камеры. В этот период начинают прослушиваться первые сердечные пульсации. На 6 неделе сердечко малыша бьется с частотой 60 ударов в минуту. В этот период оно состоит уже из четырех полых камер, в каждой из которых есть свой вход и выход для беспрепятственного прохождения крови.
После двух недель частота сердечных сокращений резко возрастает и может достигнуть 150 ударов за 60 секунд. Это уже в два раза больше, чем у беременной матери, но такой показатель все равно считается нормой. На 9–10 неделе маленькое сердечко бьется с огромной частотой 170 ударов в минуту. Но этого будущая мама не ощущает.
Определить правильное количество ударов можно только при УЗИ.
С 12 недель у ребеночка уже развивается костный мозг, отвечающий за выработку клеток крови. Во втором триместре начинают образовываться мельчайшие капилляры, которые заполняются кровью. К 40 неделе малыш уже готов дышать самостоятельно, его кровеносная система уже достаточно развита.
Сердце маленького человечка проявляет себя путем сокращения с 35 дня беременности. Сердечные удары у крохи можно обнаружить и на более ранних сроках беременности женщины. Определить биение сердца специалист может при помощи УЗИ уже на первом приеме: обычным датчиком – в 5 недель, а с помощью вагинального датчика – даже на 3–4 недели.В самом начале развития частота сердцебиения крохи может полностью совпадать с пульсом матери, но потом скорость его роста огромна: каждые сутки почти на три удара за 60 секунд. Это происходит до второго месяца беременности. Затем наступает стабилизация – 150 ударов в минуту, и держится таким на протяжении 12 недель. Далее нормой считается частота ударов – 120–160 в минуту.
Развитие по неделям
С изменением срока беременности изменяется и частота сердцебиения ребенка. Рассмотрим сердцебиение плода на разных сроках:
- 4–6 неделя – количество ударов в минуту должно составлять 80–85;
- 6–8 неделя – 110–130 ударов в минуту;
- 8–11 неделя – частота ударов у деток увеличивается до 190 ударов;
- С 11 недели сердцебиение замедляется, количество ударов уменьшается постепенно до 130 ударов в минуту.
В третьей части беременности нормой считается 130–160 ударов в минуту. Это гораздо меньше, чем во второй части, но гораздо больше, чем частота пульса взрослого человека.
Частота сердечных сокращений крохи очень зависит от поведения матери. Когда женщина отдыхает, количество ударов одно, при физических нагрузках – другое.
Уровень слышимости сердцебиения плода различен в зависимости от его положения (головное или тазовое), от того, в какую сторону повернут малыш, а также от брюшной ткани матери.
Методы обследования
Сердцебиение плода определяют несколькими способами: с помощью акушерского стетоскопа, кардиотокографией, УЗИ. Каждый из этих способов хорош по-своему.
УЗИ
Первый метод, который используется для наблюдения малыша в утробе матери – это УЗИ. С его помощью можно не только услышать сердечные сокращения крохи, но и определить его комплексное состояние. УЗИ проводится в 12 недель.
С его помощью врачи определяют, здорово ли сердце ребенка или уже имеется порок сердца. Это необходимо для определения дальнейшего хода беременности.
В первой половине беременности этот метод является единственным, позволяющим наблюдать развитие плода.
Стетоскоп
Самым безопасным способом определения сердцебиения плода является метод с применением акушерского стетоскопа. Его применяют на 18–20 неделе беременности. Препарат имеет вид простой воронки, которую плотно прижимают к брюшной стенке женщины широкой частью. Таким способом можно определить количество ударов в секунду, ясность тона, места наилучшего прослушивания сердца.
Отрицательным моментом такого обследования является тот факт, что аускультацию нельзя сделать на ранних сроках беременности, так как человеческое ухо не может в этот период распознать сердцебиение. А также затруднено применение стетоскопа при чрезмерно большом весе будущей мамы, при очень большом или, наоборот, очень малом количестве околоплодных вод.
Кардиотокография
Измерить и изучить сердцебиение плода можно также, прибегнув к методу, называемому кардиотокографией. Он позволяет вовремя выявить кислородную недостаточность у крохи.
Специальный ультразвуковой датчик направляет специальные сигналы сердцу, которое, в свою очередь, отражает эти сигналы обратно. Все изменения сердечного ритма запечатляются на пленке.
К основному датчику добавляется также датчик маточных сокращений, показывающий активность матки.
Первую кардиотографию чаще назначают после 32 недели беременности женщины. До указанного срока полученные данные не несут информативности. Второе исследование проводят перед родами.
Однако при необходимости процедуру проводят чаще, так как она абсолютно безвредна для женщины и ребенка. Способ хорош тем, что наблюдение может быть довольно-таки длительным.
По указанному методу работа сердца оценивается на всем промежутке заданного времени.
Эхокардиография
Обследование применяют на практике только, если у врача возникло подозрение на порок сердца у ребенка, а также если:
- В период беременности женщина переболела инфекционным заболеванием;
- Возраст будущей роженицы более 38 лет;
- Будущая роженица больна сахарным диабетом.
С помощью этого метода происходит регистрация деятельности сердца ультразвуком. Применяют метод в течение 60 минут, не менее. Ультразвуковые детекторы позволяет измерить количество и определить характер пульсации сердца крохи в любой момент. Данный метод безвреден и безопасен для обоих.
Если есть подозрение на порок сердца, на помощь также придет методика, называемая четырехкамерный «срез». Специалист обследует строение предсердий и желудочков сердца. Это позволяет своевременно выявить до 75% врожденных пороков сердца.
Самостоятельно будущая мамочка не может услышать сердцебиение будущего младенца, ни в каком периоде беременности. В области живота женщина может ощущать некоторые сокращения, которые она ошибочно принимает за пульс малыша. Однако такая пульсация говорит лишь о повышенном давлении в аорте.
Наблюдать за сердцебиением крохи в домашних условиях поможет фетальный допплер. Принцип работы такой же, как при кардиотокографии, но нет записывающего устройства. В придачу к нему идут наушники. Купить этот УЗИ-детектор можно в аптеке. Однако аппарат имеет высокую стоимость, поэтому доступен не каждому.
Народные приметы
Умудренные опытом женщины и бабушки считают, что с помощью количества сердечных сокращений можно с большой точностью определить пол будущего чада. Большинство их уверяют, что если пульс больше 140 ударов в минуту – будет девочка.
Пульс меньше этой отметки указывает на мальчика. Существует также поверье о том, что если удары сердца прослушиваются справа, то родится мальчик, если слева – девочка.
Однако научно данный факт не доказан, и на практике часто происходит по-другому.
Ритмические сбои
Иногда в результате обследования выясняется, что сердцебиение плода не соответствует общепринятым нормам. Оно может отличаться как в большую, так и в меньшую сторону. Тахикардия, то есть учащенное сердцебиение, может быть вызвана следующими факторами:
- Низким гемоглобином у будущей роженицы;
- Изменением в маточно-плацентарном кровотоке;
- Низким уровнем гемоглобина у плода;
- Кровотечением у женщины;
- Повышенной температурой у женщины;
- Патологией пуповины;
- Повышенным внутричерепным давлением у плода.
Обратное действие, то есть замедление сокращений сердечка плода, могут вызвать следующие факторы:
- Положение будущей матери на спине, не меняющееся долгое время;
- Прием медицинских препаратов, которые блокируют нервную систему;
- Нарушение обмена веществ у плода, а также кислотно-щелочного равновесия в крови;
- Аномалии развития;
- Большой уровень калия в крови женщины;
- Узел пуповины.
Данное осложнение называется брадикардией. Симптомом его является замедление сердцебиения до 110 ударов и меньше, при этом замедляется и активность плода.
Частота сердечных ударов ребенка говорит о его защитно-приспособительных реакциях к различным воздействиям и изменениям.
Источник: https://dp3.ru/sosudy/tablitsa-normalnogo-serdtsebieniya-ploda-po-nedelyam-beremennosti.html
Тахикардия у плода 32 недели
- Тахикардия внутри утробы
- Как лечить тахикардию
Тахикардия у плода является заболеванием, при котором нарушается сердечный ритм, при этом частота сокращений сильно превышает необходимую норму.
Норма для плода #8212; от 160 до 180 ударов в минуту. Данное заболевание варьируется от одной степени к другой. Чем вызвана тахикардия у малыша, еще не появившегося на свет? На этот и многие другие вопросы ищут ответ будущие родители.
Тахикардия внутри утробы
В первую очередь необходимо уточнить, каковы причины возникновения столь взрослой болезни у плода. Появляется тахикардия либо из-за болезней матери, либо по причине патологий плода. Во втором случае это может быть:
- анемия плода;
- хромосомные отклонения;
- инфекция внутри утробы;
- гипоксия внутри утробы;
Мама может иметь следующие заболевания:
- сердечно-сосудистые;
- гормональный сбой;
- гипертиреоз;
- астма;
- легочные заболевания.
Кроме того, тахикардия может развиваться после кровопотери у матери и после приема некоторых медицинских препаратов во время беременности.
Выявляется нарушение сердцебиения, как правило, при ультразвуковом исследовании (УЗИ), радиографическом обследовании и при эхокардиографии у плода.
В том случае, если обнаруживаются малейшие признаки, беременная направляется на дополнительное обследование. Для этого проводится допплеровское исследование в М-режиме, оно выполняется с помощью УЗИ.
Это считается лучшим способом, так как есть возможность с точностью проанализировать общее состояние плода, движение эритроцитов и крови.При дифференциальной диагностике выявляются такие формы тахикардии плода, как:
- Трепетание предсердий, которое встречается почти в 30% случаев. Ритм может наблюдаться регулярный и нерегулярный.
- Наджелудочная сердечная реципрокная форма, при которой развивается экстрасистолия предсердия. Выявляется она на поздних сроках беременности (24-32 неделя), но если данная форма перейдет в синусовый тип, тогда есть вероятность, что биение сердца восстановится.
- Эктопическая форма образуется в различных отделах предсердия.
Какова бы ни была форма заболевания, существуют методики лечения.
Как лечить тахикардию
В том случае, если данное заболевание не носит постоянного характера, что выявляется с помощью дополнительного исследования, возможно, что лечение и не понадобится.
Особенно это относится к тем случаям, когда тахикардия плода не сочетается с дисфункцией сердечного клапана или мышцы. Естественно, каждой беременной женщине следует постоянно измерять количество ударов.
Делать это можно в поликлинике или в домашних условиях, но нужно приобрести специальный аппарат: ручной допплеровский монитор. Все измерения проводятся дважды в день.
При осложненном течении болезни доктор назначает определенное лечение, включающее в себя использование антиаритмических препаратов. Конечно, метод лечения и дозировка прописываются исходя из точного диагноза. Например, при желудочковой полиморфной форме применяется магний, пропранолол и лидокаин.
Причем некоторые из них вводятся внутривенно, а другие #8212; перорально. В каждом случае назначается соответствующее лечение. Самым безопасным методом на сегодняшний день является применение бета-блокаторов.
Единственный недостаток этого способа #8212; данные препараты довольно плохо проникают через плаценту, вследствие чего снижается эффективность.
Вылечить тахикардию у плода вполне возможно, но, как и везде, здесь есть свои нюансы, проявляющиеся в последствиях.
В первую очередь они зависят от индивидуальных особенностей организма матери и самого плода, а также от формы заболевания.
Есть некоторые препараты, которые плохо влияют на состояние плода, существует и непереносимость обеими сторонами. Для того чтобы снизить риск, врачи назначают дополнительное обследование.
Профилактические меры всегда приносят положительный результат.
Поэтому будущие мамы должны обратить особое внимание на собственное здоровье во время беременности. Категорически запрещается курение и употребление алкогольных напитков, даже если это будут слабоалкогольные.Беременная женщина в обязательном порядке должна вести активный образ жизни, что, кстати, поможет во время родов.
Много свежего воздуха, витаминов и частое посещение лечащего врача позволят избежать тахикардии у ребенка.
Тахикардия у плода
Девы, подскажите к какому специалисту и куда обратиться.
Ситуация такая 31 неделя узи+доплер показывает тахикардию (на шевелюшках зафиксировано 178уд/мин, затем норма 158уд/мин), 32 недели по результатам КТГ тахикардии не выявлено, хотя в начале исследования КТГ зафиксировано 180уд\мин.
Г при прослушивании через трубочку, а затем своим аппаратом также на шевелюшках опять фиксирует тахикардию. Назначили повторное КТГ в ЖК. Хочу сходить к специалисту, но не знаю куда бежать, подскажите знающие. Живу в Москве.
Девы, подскажите к какому специалисту и куда обратиться.
Ситуация такая 31 неделя узи+доплер показывает тахикардию (на шевелюшках зафиксировано 178уд/мин, затем норма 158уд/мин), 32 недели по результатам КТГ тахикардии не выявлено, хотя в начале исследования КТГ зафиксировано 180уд\мин.
Г при прослушивании через трубочку, а затем своим аппаратом также на шевелюшках опять фиксирует тахикардию. Назначили повторное КТГ в ЖК. Хочу сходить к специалисту, но не знаю куда бежать, подскажите знающие. Живу в Москве. Артём(29.05.2007) и малютка Лерочка(12.05.)
я вчера была первый раз на ктг (34 недели) скакало от 150 до 170, в начале КТГ я ела шоколадку, когда пришла к врачу с КТГ, она мне сказала что легкая тахикардия, я сказаал про шоколадку, и она сказала что это от нее, и запретила есть шоколад и кофе,и сказала что вроде тогда все ок.
и тахикардия вероятнее всего показала из-за шоколадки. была недавно на узи с доплеромникаких таких проблем не выявлено было, на УЗИ была много раз и никто ничего не говорил.
вот такой рассказ, может немного не в теу, но я тоже переживаю из-за этой тахикардии, хотя очень надеюсь что это был шоколад.
а Вы не пили кофе, шоколад?
так у меня КТГ показал норму, а вот доплер тахикардию. И врач на аппарате выявила тахикардию сразу же после КТГ((( Но у меня плюс был сильный нервный стресс, вот грешу на это(( Еще вычитала в инете, что тахикардия первый признак гипоксии плода и плацентарной недостаточности(( Артём(29.05.2007) и малютка Лерочка(12.05.)У меня было тоже самое,у ребенка было обвитие (как оказалось в родах — тугое)но вообще то при шевелениях до 180 это норма
Недостаточно просто выслушать сердцебиение ребенка стетоскопом. Наиболее информативным методом для оценки состояния плода является кардиотокография (КТГ). В плановом порядке данное исследование врачи-акушеры начинают проводить с 34 недель беременности, но при необходимости можно и раньше.
При нормально протекающей беременности исследование проводится 1 раз в неделю. В течение 30-60 минут записывается сердцебиение малыша, а затем проводится оценка результатов кардиотокограммы по 5 параметрам.
В норме частота сердцебиений у плода не монотонная, а вариабельная, меняется от 120 до 160 ударов в 1 минуту. Реакцией на шевеления плода (или другие внешние раздражения) в норме является учащение сердцебиения до 170-190 ударов в 1 минуту.
Монотонность сердечного ритма, эпизодическое урежение сердцебиения до 60-90 ударов является признаком тяжелой гипоксии плода и требует немедленного родоразрешения путем операции кесарева сечения. Возможны незначительные отклонения данных КТГ от нормы.
В таких случаях проводится терапия, направленная на улучшение маточно-плацентарного кровотока с ежедневной записью КТГ. Дополнительным методом оценки состояния ребенка является допплерометрия. Но основное – это КТГ.
Тахикардия плода: выявление на ранних стадиях
Первый случай тахикардии плода зарегистрирован С. Хайманом в 1930 году. Сегодня оценочный показатель распространенности находится на отметке 0,4-1 беременностей. В большинстве случаев очагом аномальных электрических импульсов являются предсердия. Тахикардия плода может варьироваться от простой синусовой тахикардии до различных тахиаритмий.
Тахикардия плода может быть вызвана многими заболеваниями, как матери, так и ребенка: у матери – гипертиреоз и прием некоторых лекарственных препаратов; у плода — внутриутробная инфекция, внутриутробная гипоксия, анемия плода, хромосомные аномалии (синдром Патау или трисомия 13 (хромосомное заболевание человека, которое характеризуется наличием в клетках дополнительной хромосомы 13) и синдром Тернера).
- радиографическое исследование
- ультразвуковое исследование
- эхокардиография плода
Доплеровское исследование в М-режиме лучше всего подходит для анализа состояния плода.
Желательно, чтобы линия отбора проб пересекала стенки предсердий и желудочков, что позволит провести одновременную оценку сокращения как желудочков, так и предсердий.
При ультразвуковом исследовании плода допплеровский метод используется для выявления движения, в основном красных кровяных клеток (эритроцитов). Так может быть выявлено движение крови в сердце и других сосудистых образованиях.
Ультразвуковое исследование может также показать дефекты и осложнения развития плода, например, признаки водянки плода.
В большинстве случаев долгосрочный прогноз при диагностированной синусовой тахикардии плода, как правило, благоприятный, ненормальный сердечный ритм стабилизируется в течение первого года жизни. Для лечения (если оно потребуется) осуществляют трансплацентарное введение антиаритмических препаратов.
- Наджелудочковая реципрокная тахикардия плода
Наиболее распространенным видом тахикардии плода является наджелудочковая реципрокная тахикардия. Ученые доказали, что переходные атриовентрикулярные связи нормальны на ранних стадиях развития плода, но отметили, что сохранение этих связей на поздних сроках беременности может способствовать развитию реципрокной тахикардии.
Наличие у плода экстрасистолии предсердий (что наблюдается в 1-2% беременностей) может привести к развитию наджелудочковой (суправентрикулярной) тахикардии, которая, как правило, возникает на 24-32 неделе беременности.
Если суправентрикулярная тахикардия переходит на синусовый ритм, сердцебиение должно вернуться в норму для гестационного возраста (при отсутствии лекарственной терапии). Если тахикардия плода сочетается с брадикардией, может возникнуть подозрение на синдром удлиненного QT интервала или наличие воспалительных состояний.
В этом случае выбор антиаритмических препаратов может быть затруднен, так как необходимо избегать препаратов, которые удлиняют интервал QT. В общем, лучший показатель тахикардии – это эпизодически или постоянно измененная предсердно-желудочковая или желудочково-предсердная проводимость, выявленная с помощью эхокардиографии.Если во время эпизода тахикардии есть препятствия предсердно-желудочковой или желудочково-предсердной проводимости, наджелудочковую реципрокную тахикардию исключают и рассматривают другие формы тахикардии.
Трепетание предсердий наблюдается примерно в 30% случаев тахиаритмия плода. У большинства плодов, у которых диагностировано пренатальное трепетание предсердий, имеется дополнительная атриовентрикулярная связь, что может привести к развитию атриовентрикулярной реципрокной суправентрикулярной тахикардии внутриутробно или постнатально.
Предсердный ритм при трепетании предсердий, как правило, составляет менее 400 ударов в минуту, и обычно носит регулярный характер и сочетается переменной атриовентрикулярной блокадой.
Предсердный ритм при других формах предсердных тахикардий или носит нерегулярный характер (хаотическая предсердная тахикардия), или держится на уровне 180-240 ударов в минуту (предсердная эктопическая тахикардия).
Другие формы тахикардии плода
Предсердная эктопическая тахикардия – одна из форм первичной предсердной тахикардии. Эктопические очаги могут локализоваться в любых отделах предсердий, но чаще выявляются в ушке или боковой стенке правого предсердия, в области впадения легочных вен.
Предсердная эктопическая тахикардия обусловлена наличием очага автоматической или триггерной активности вне пределов узла. В этом состоянии атриовентрикулярный узел пассивно активирован. Атриовентрикулярный узел также пассивен при хаотической предсердной тахикардии, узлой эктопической тахикардии и желудочковой тахикардии.
Узловая и желудочковой тахикардия редко, но все чаще обнаруживаются в период внутриутробного развития.
Источники: http://1poserdcu.ru/tahikardiya/taxikardiya-u-ploda.html, http://eva.ru/pregnancy/messages-2609754.htm, http://www.womenhealthnet.ru/pregnancy-health/4341.html
Комментариев пока нет!
Источник: https://www.vzdorovomtele.ru/kak-izbavitsja-ot-tahikardii/tahikardija-u-ploda-32-nedeli.html
УЗИ сердца плода
В начале беременности сердцебиение плода можно определить с помощью ультразвукового исследования (УЗИ). В норме при трансвагинальном УЗИ (датчик вводится во влагалище) сокращения сердца эмбриона обнаруживаются в 5-6 недель беременности, а при трансабдоминальном УЗИ (датчик располагается на животе) — в 6-7 недель.
В первом триместре беременности (до 13 недель ) частота сердечных сокращений (ЧСС) эмбриона меняется в зависимости от срока беременности. В 6-8 недель ЧСС составляет 110-130 ударов в минуту, в 9-10 недель — 170-190 ударов в минуту, с 11-й недели беременности и до родов — 140-160 ударов в минуту.
Такие изменения ЧСС связаны с развитием и становлением функции вегетативной нервной системы (той части нервной системы, которая отвечает за работу внутренних органов плода). Частота сердечных сокращений — важный показатель жизнеспособности эмбриона.
Так, неблагоприятными прогностическими признаками являются урежение ЧСС до 85-100 ударов в минуту и увеличение свыше 200 ударов. В этом случае необходимо проводить лечение, направленное на устранение причины изменения ЧСС. Отсутствие сердечных сокращений при длине эмбриона свыше 8 мм является признаком неразвивающейся беременности.С целью подтверждения неразвивающейся беременности проводится повторное УЗИ через 5-7 дней, по результатам которого ставится окончательный диагноз.
Во II-III триместрах беременности при проведении УЗИ исследуются расположение сердца в грудной клетке (сердце расположено слева и занимает примерно 1/3 грудной клетки при поперечном сканировании), частота сердечных сокращений (норма — 140-160 ударов в минуту), характер сокращений (ритмичный или неритмичный).
ЧСС на поздних сроках зависит от многих факторов (движений плода, физической нагрузки матери, воздействия на мать различных факторов: тепла, холода, различных заболеваний).
При недостатке кислорода ЧСС сначала компенсаторно увеличивается свыше 160 ударов в минуту (это состояние называется тахикардией), а затем, при ухудшении состояния плода, становится ниже 120 ударов в минуту (брадикардия ).
Для выявления пороков развития сердца исследуется так называемый «четырехкамерный срез».
Это такое ультразвуковое изображение сердца, при котором можно увидеть одновременно все четыре камеры сердца — два предсердия и два желудочка.
При обычном УЗИ четырехкамерного среза сердца можно выявить приблизительно 75% пороков сердца. По показаниям проводится дополнительное исследование — эхо-кардиография плода.
Эхокардиография плода
Эхокардиография/ЭхоКГ — это особое ультразвуковое исследование, при котором все внимание уделяется сердцу.
ЭхоКГ — комплексный метод, при котором помимо двухмерного (обычного) УЗИ используются другие режимы работы УЗ-сканера: М-режим (одномерное УЗИ, используется только для обследования сердечно-сосудистой системы) и режим Допплера (применяется для исследования кровотока в различных отделах сердца). Данное исследование позволяет исследовать строение и функцию сердца и крупных сосудов и проводится только по показаниям.
Показаниями для проведения эхокардиографии плода являются:
- возраст беременной старше 38 лет;
- с сахарный диабет у беременной;
- перенесенные во время беременности инфекционные заболевания;
- врожденные пороки сердца (ВПС) у беременной;
- рождение ранее детей с ВПС;
- внутриутробная задержка роста плода;
- выявление изменений в сердце при УЗИ плода (нарушение ритма, увеличение сердца и др.);
- выявление других врожденных пороков или генетических заболеваний, часто сочетающихся с пороками сердца .
Наиболее оптимальными сроками проведения ЭхоКГ плода являются 18-28 недель беременности. В более поздние сроки визуализация сердца затруднена, поскольку уменьшается количество околоплодных вод и увеличиваются размеры плода.
Аускультация
Еще одним методом оценки сердцебиения плода является аускультация (выслушивание) сердца плода. Аускультация сердцебиения плода — это самый простой метод.
Для ее выполнения требуется только акушерский стетоскоп — небольшая трубочка.
Акушерский стетоскоп отличается от обычного широкой воронкой, которая прикладывается к обнаженному животу беременной, к другому концу акушер прикладывает свое ухо.
Во время схваток врач-акушер определяет сердцебиение плода приблизительно каждые 15-20 минут.
За многие годы форма стетоскопа практически не изменилась. Классический акушерский стетоскоп сделан из дерева, но в настоящее время встречаются и стетоскопы из пластика и алюминия.Сердцебиение плода, прослушиваемое через брюшную стенку, — это один из наиболее важных показателей жизнедеятельности плода, так как по его характеру можно оценивать состояние плода.
Сердечные тоны плода прослушиваются примерно с середины беременности, т. е. с 20-й недели. и реже — с 18-й недели.
По мере прогрессирования беременности сердечные тоны выслушиваются все более отчетливо. Врач акушер-гинеколог обязательно выслушивает сердце плода при каждом осмотре беременной и во время родов.
Аускультация сердечных тонов плода проводится в положении беременной лежа на кушетке.
При аускультации живота беременной женщины кроме сердцебиения плода определяются другие звуки: кишечные шумы (нерегулярные булькающие и переливающиеся), сокращения аорты и маточных сосудов (дующие шумы, совпадающие с пульсом самой женщины).
При аускультации сердцебиения плода врач акушер-гинеколог определяет точку наилучшего выслушивания тонов, ЧСС, ритмичность и характер сердечных сокращений. Сердечные тоны плода выслушиваются в виде ритмичных двойных ударов с частотой примерно 140 ударов в минуту, т.е. в два раза чаще, чем у матери.
Точка, в которой сердечные тоны выслушиваются лучше всего, зависит от положения плода в полости матки. При головном предлежании (когда ребенок расположен головой вниз) сердцебиение отчетливо прослушивается ниже пупка справа или слева, в зависимости оттого, в какую сторону повернута спинка плода.
При поперечном положении плода сердцебиение хорошо прослушивается на уровне пупка, справа или слева в зависимости оттого, в какую сторону обращена головка ребенка. А если ребенок находится в тазовом положении, то его сердце лучше выслушивается выше пупка.При многоплодной беременности после 24 недель сердцебиение отчетливо определяется в разных отделах матки.
Прослушивая сердечные тоны плода, акушер определяет их ритмичность: тоны могут быть ритмичными, то есть возникают через равные промежутки времени, и аритмичными (неритмичными) — через неодинаковые промежутки времени.
Аритмичные тоны характерны для врожденных пороков сердца и внутриутробной гипоксии (кислородной недостаточности) плода. Также на слух определяется характер тонов: различают ясные и глухие тоны сердца. Ясные тоны слышны четко и являются нормой.
Глухость тонов свидетельствует о внутриутробной гипоксии.
Сердцебиение плода может плохо выслушиваться в случае:
- расположения плаценты по передней стенке матки;
- многоводия или маловодия;
- избыточной толщины передней брюшной стенки при ожирении ;
- многоплодия;
- повышенной двигательной активности плода.
Во время родов (схваток) врач-акушер определяет сердцебиение плода приблизительно каждые 15-20 минут. При этом доктор оценивает сердцебиение плода до и после схватки, чтобы выяснить, каким образом на нее реагирует плод.
Во время потуг акушер выслушивает сердцебиение после каждой потуги, поскольку потуги — это очень ответственный период для плода: во время потуг сокращаются мышцы матки, брюшной стенки и тазового дна у матери, что приводит к сжатию сосудов матки и уменьшению поступления кислорода к плоду.
Тахикардия плода
Вот сходила на УЗИ и на осмотр в платный медецинский центр. Беременность 30 недель (но скорее всего меньше на неделю), плод соответствут 29 неделе по развитию. Развит пропорционально, но нашли тахикардию — 168-170 ударов/мин. Ну и анемию — гемоглобин 107, хотя я не уверена что это можно назвать анемией.
Прописали естественно, стандартный набор:
Узи, 32 недели
Источник: https://heal-cardio.com/2016/10/11/tahikardija-u-ploda-32-nedeli/
Сердцебиение плода на 32 неделе беременности норма. Нормы сердцебиения плода по неделям

Брадикардия – это состояние, при котором происходит замедление частоты сердечных сокращений (ЧСС). Подобное явление может возникать на любом этапе внутриутробного развития. Брадикардия у плода встречается при патологии сердечно-сосудистой системы, а также в случае других серьезных осложнений во время беременности.
Норма ЧСС
Сердечная мышца начинает работать уже на 3-й неделе беременности, однако услышать его стук на этом сроке невозможно. Современные аппараты УЗИ позволяют определить сердцебиение плода на 5-6 акушерской неделе.
В этот период частота сердцебиений малыша примерно равна пульсу матери. Со временем ЧСС постепенно увеличивается, достигая максимума к концу I триместра беременности.
В начале II триместра частота сердцебиений плода начинает снижаться.
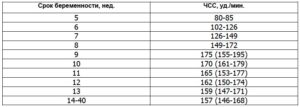
Норма ЧСС плода по неделям:
Брадикардия – это урежение частоты сердцебиений плода. При определении ЧСС нужно обязательно учитывать срок беременности, начиная от даты последней менструации. У женщин с нерегулярным циклом следует ориентироваться на предполагаемую дату зачатия. Если дату зачатия вычислить невозможно, необходимо определить срок беременности с помощью УЗИ.
Причины брадикардии
Урежение ЧСС плода не всегда говорит о развитии серьезной патологии. Такое состояние может быть транзиторным, связанным с какими-либо временными нарушениями сердечной деятельности.
К брадикардии может привести неудобное положение плода, кратковременное пережатие сосудов и другие факторы, не влияющие на общее развитие ребенка в утробе матери.
Брадикардия может быть наследственной и не свидетельствовать о формировании каких-либо серьезных аномалий сердца и сосудов у плода.
Причины патологического замедления ЧСС:
- хромосомные аномалии плода;
- врожденные пороки сердца и сосудов;
- плацентарная недостаточность.
Брадикардия, возникшая на сроке до 8 недель беременности, с большой долей вероятности указывает на наличие хромосомных аномалий. Такое состояние часто встречается при синдроме Дауна, Эдвардса, Патау и некоторых других заболеваниях.
Подтвердить или опровергнуть дефект хромосом можно с помощью «двойного теста» (анализ крови на ХГЧ и PAPP-A) и УЗИ на сроке 12-14 недель.
Точный диагноз можно выставить при проведении инвазивных процедур: биопсии хориона, амниоцентеза и кордоцентеза.
Брадикардия у плода в I триместре беременности может указывать на наличие пороков развития сердечно-сосудистой системы. Непосредственной причиной формирования подобных аномалий являются самые различные факторы:
- инфекционные заболевания, перенесенные женщиной во время беременности (в том числе краснуха);
- лучевое и прочие виды облучения;
- проживание в экологически неблагоприятном районе;
- прием некоторых лекарственных препаратов.
Во многих случаях выяснить точную причину формирования ВПС (врожденных пороков сердца) не удается.
Брадикардия, возникшая во II и III триместрах беременности, с большой долей вероятности указывает на развитие плацентарной недостаточности.
При этом состоянии плацента не способна полноценно функционировать, то есть поставлять малышу питательные вещества и кислород. В такой ситуации страдают все внутренние органы плода, в том числе и сердце.
Развивается брадикардия, свидетельствующая о хронической гипоксии и нарушениях в работе сердечной мышцы.
Возможные причины плацентарной недостаточности:
- хронические заболевания матери;
- анемия;
- тяжелое течение токсикоза на ранних сроках беременности;
- гестоз;
- патология околоплодных вод (многоводие и маловодие);
- инфекционные заболевания во время беременности;
- патология свертывающей системы крови;
- стресс;
- вредные привычки матери (курение, пристрастие к алкоголю);
- многоплодная беременность;
- обвитие плода пуповиной.
Каждая из этих причин приводит к нарушению кровотока в плаценте, недостаточному питанию плода, нехватке кислорода и развитию хронической гипоксии. Брадикардия является одним из проявлений гипоксии плода. Выяснить точную причину урежения ЧСС удается далеко не всегда.
Диагностика
Узнать о брадикардии плода без специального обследования невозможно. Беременная женщина никак не может услышать сердцебиение своего малыша и предположить наличие какой-либо проблемы.
Во второй половине беременности косвенным признаком брадикардии может быть учащение или замедление шевелений плода.
Внезапное изменение двигательной активности малыша говорит о возможном развитии гипоксии и сопутствующем урежении ЧСС.Важный момент: любые изменения в двигательной активности плода – повод обратится к врачу. Частые или слишком редкие шевеления малыша, а также полное отсутствие движений плода в течение нескольких часов являются тревожным симптомом. В подобной ситуации медлить не стоит – малышу может потребоваться экстренная помощь специалиста.
Аускультация плода
Начиная с 18 недель беременности при каждой явке врач будет прослушивать сердцебиение плода с помощью специального прибора – акушерского стетоскопа. Стетоскоп представляет собой полую деревянную или металлическую трубку.
Врач прикладывает стетоскоп к животу будущей мамы, находит точку, в которой сердечко малыша слышно достаточно хорошо и подсчитывает частоту сердцебиений за одну минуту.
Урежение ЧСС менее 120 ударов в минуту говорит о развитии тахикардии.
На сроке 18-24 недели беременности врачу далеко не всегда удается услышать сердечко малыша. Виной тому могут быть следующие причины:
- избыточная масса тела женщины (выраженное развитие подкожно-жировой клетчатки на животе);
- расположение плаценты по передней стенке матки;
- многоводие;
- повышенная двигательная активность плода во время обследования.
В этих ситуациях врач может не услышать сердцебиение или выслушать его не достаточно отчетливо. Чем больше срок беременности, тем проще доктору оценить ЧСС плода с помощью акушерского стетоскопа. Для точной диагностики сердечной деятельности малыша используются инструментальные методы (УЗИ, КТГ).
УЗИ сердца
Определить частоту сердечных сокращений плода врач может уже на 6 неделе внутриутробного развития. Исследование проводится трансвагинальным датчиком. В I триместре доктор может только подсчитать ЧСС, но не выяснить причину развития брадикардии.
Структуру сердца можно оценить уже на 10-14 неделе беременности, при проведении первого ультразвукового скрининга. Однако врачи предпочитают не торопиться и не стремятся выставить диагноз в этот период.
Лучше всего сердце плода просматривается на сроке 18-22 недели во время второго УЗ-скрининга.
В этот период врач может не только подсчитать ЧСС, но и выявить различные пороки развития плода, ведущие к брадикардии.
На сроке 18-22 недели можно обнаружить только крупные аномалии сердца и некоторых сосудов. Незначительные повреждения клапанного аппарата, дефекты перегородок и другие состояния выявляются гораздо позже – в 30-34 недели беременности. Чем точнее аппарат и выше квалификация врача, тем больше вероятность вовремя обнаружить различные пороки развития сердечно-сосудистой системы.
УЗИ сердца плода – обязательно исследование, назначаемое всем женщинам во время беременности. При выявлении патологии назначается эхоКГ с обязательным допплеровским картированием сосудов.
Другие показания для проведения эхоКГ плода:
- краснуха, перенесенная женщиной во время беременности (и некоторые другие инфекционные заболевания, приводящие к формированию пороков сердца);
- прием женщиной лекарственных препаратов с тератогенным эффектом;
- заболевания матери (сахарный диабет, нарушения сердечного ритма);
- врожденные пороки сердца у женщины или ближайших родственников;
- подозрение на хромосомные аномалии плода.
КТГ
Кардиотокография плода назначается после 32 недель беременности. Оценка ЧСС плода проводится с помощью специального аппарата. Датчики накладываются на живот будущей мамы, после чего в течение 15-45 минут идет запись сердечной деятельности плода. Оценка КТГ проводится в баллах:
- 8-10 баллов – норма;
- 6-7 баллов – гипоксия плода;
- менее 6 баллов – критическое состояние плода.
Результат КТГ влияет на дальнейшее ведение беременности. В родах также регулярно проводится оценка сердечной деятельности плода с помощью КТГ.
Тактика при брадикардии у плода
Выявление брадикардии – это повод для прицельного наблюдения за беременной женщиной. Тактика дальнейшего ведения будет зависеть от причины брадикардии. Транзиторное замедление ЧСС не является поводом для беспокойства. Если при повторном обследовании сердечная деятельность плода пришла в норму, никакое специальное лечение не назначается.
При брадикардии, возникшей на фоне пороков развития сердца, требуется консультация сосудистого хирурга. Многие заболевания сердца успешно корригируются хирургическим путем после рождения ребенка. Некоторые операции на сердце проводятся и внутриутробно. Точные рекомендации по лечению сможет дать хирург после полного обследования.
Брадикардия плода на фоне плацентарной недостаточности может потребовать лечения в стационаре. Для восстановления функции плаценты назначаются препараты, улучшающие маточно-плацентарный кровоток. Одновременно с этим проводится лечение основного заболевания, ставшего причиной плацентарной недостаточности (гестоз, гиперкоагуляционный синдром, многоводие и др.).Роды при брадикардии могут проходить через естественные родовые пути при удовлетворительном состоянии плода. Поводом для операции кесарево сечение могут быть:
- врожденные пороки развития сердца и сосудов плода;
- выраженная плацентарная недостаточность и тяжелая гипоксия;
- состояния, требующие экстренного родоразрешения.
Окончательное решение принимается после полного обследования пациентки и выявления возможной причины брадикардии у плода.
Дата публикации статьи: 08.02.2017
Источник: https://kubachi-centr.ru/serdcebienie-ploda-na-32-nedele-beremennosti-norma-normy-serdcebieniya.html


