Отслойка плаценты на 40 неделе беременности
Отслойка плаценты на ранних и поздних сроках беременности – симптомы, лечение
По статистике, у одной из 100 женщин диагностируется несвоевременная отслойка плаценты от стенок матки.
В норме этот процесс должен происходить после рождения ребенка, однако на практике по разным причинам это случается как на ранних или поздних сроках беременности, так и во время родов.
Ввиду того, что состояние несет опасность и для матери, и для плода, врачи могут назначать терапию, которая сводится к приему спазмолитиков или кровоостанавливающих средств либо настаивать на срочном родоразрешении.
Общие сведения Причины отслойки плаценты Симптомы отслойки плаценты и стадии Отслойка на разных сроках беременности Диагностика Лечение Беременность после отслойки Профилактика
Общие сведения
Детское место, или плацента, начинает формироваться уже с 8-го дня с момента оплодотворения яйцеклетки, когда последняя и закрепляется на стенке матки. Последующие 10 недель эта оболочка активно растет, а к 12-й, как правило, считается полностью сформированной.
Представляет собой детское место сложное соединение кровеносных сосудов плода и матери, между которыми образуется мембрана, являющаяся гемоплацентарным барьером. По сути, это защита будущего ребенка от вредных веществ, которые могут находиться в материнском организме.
Плацента выполняет несколько функций:
- Обеспечивает газообмен – благодаря ей плод получает кислород, по законам диффузии, и выводит углекислый газ.
- Питание и обмен веществ – именно через плаценту к плоду транспортируется вода, витамины и микроэлементы, а от него – продукты его жизнедеятельности.
- Нормализует гормональный фон – при беременности детское место берет на себя функцию эндокринной железы. Иными словами, оно вырабатывает гормоны, обеспечивающие нормальное ее течение. Среди них: хорионический гонадотропин, отвечающий непосредственно за его активность, пролактин и плацентарный лактоген, обеспечивающие лактацию, прогестерон и эстрогены, провоцирующие рост слизистой матки, релаксин, серотонин и др.
- Защищает плод – плацента пропускает к плоду материнские антитела, регулируя иммунную защиту. В редких случаях она предупреждает последствия возникновения резус-конфликта между мамой и ребенком, между тем, оказывается бессильной перед некоторыми лекарственными препаратами, вирусами, а также наркотиками и алкоголем.
Анализируя функции плаценты, можно догадаться какой вред приносит ее преждевременная отслойка.
В первую очередь, при отслойке повреждаются кровеносные сосуды, что влечет за собой дефицит кислорода и питательных веществ для плода.
В зависимости от степени тяжести ситуации у того может развиваться гипоксия или авитаминоз, тормозящий его развитие. Усугубляется все массивным кровотечением, которое представляет опасность и для матери, и для будущего ребенка.
Обратите внимание! Чаще всего патология наблюдается у первородящих женщин.
Недооценивать отслойку плаценты нельзя. В лучшем случае закончиться все может преждевременными родами, в худшем – мертворождением.
Причины отслойки плаценты
В здоровом организме риск отслаивания плаценты сведен к нулю. С одной стороны на нее давят маточные мышцы, а с другой – плодное яйцо. Возникает нечто вроде противодействия, которое и препятствует преждевременному отделению. Между тем, нарушать баланс могут определенные факторы:
- гипертония у матери;
- стрессы и нервные напряжения, в результате которых наблюдаются колебания артериального давления;
- сон на спине, способствующий сдавлению нижней полой вены матки;
- многоплодные или частые роды, провоцирующие дегенеративные изменения в слизистой матки;
- переношенная беременность;
- возраст роженицы старше 34 лет (по достижении женщиной этого возраста в плаценте формируется дополнительная долька, преждевременно отрывающаяся и влекущая за собой отслаивание);
- кесарево сечение в анамнезе;
- токсикозы, гестозы, повышающие риск развития гипертонии, отеков, появления белка в моче;
- аномалии строения матки (двурогая или седловидная), аномалии кровеносных сосудов, сосредоточенных в глубине мышечной ткани матки, ломкость капилляров, потеря ими эластичности;
- неправильное расположение плаценты или патологии ее развития;
- нарушения родовой деятельности (стремительное падение давления в матке, многоводие, стремительные роды, короткая пуповина);
- травма живота, спровоцированная ударом, падением или ДТП;
- злоупотребление алкоголем, курение и наркотики;
- малокровие, низкий гемоглобин, слишком маленькое количество эритроцитов;
- аллергическая реакция на медикаменты;
- некоторые заболевания – ревматизм, системная красная волчанка, сахарный диабет, воспаления инфекционного характера, болезни щитовидки, крови и кроветворной системы;
- ожирение;
- онкология.
Симптомы отслойки плаценты и стадии
При отделении детского места повреждаются маточно-плацентарные сосуды. В результате этого кровь собирается в промежутке между стенками детского места и матки, формируя гематому.
Та, увеличиваясь в размерах, ускоряет процесс отслоения, ставя под угрозу функционирование прилегающего к гематоме участка детского места.
Все это сопровождается симптоматикой, характерной для той или иной стадии патологии.
Медики выделяют:
- Отслойку плаценты легкой формы – никак себя не проявляет и выявляется только в момент проведения УЗИ или уже после родов, когда врачи замечают небольшую впадину с темными кровяными сгустками на детском месте.
- Отслойку средней тяжести – женщина отмечает тупую, приступообразную боль в животе, которая отдает в бедро, поясницу или промежность. При пальпации матка болезненна. Иногда наблюдается припухлость вследствие гематомы. Во время осмотра врач может диагностировать нарушения сердечной деятельности плода, спровоцированные дефицитом воздуха. Возможны незначительные кровянистые выделения из влагалища.
- Тяжелую форму патологии – она проявляется сильными распирающими болями, приступом паники, головокружением и слабостью. Возможны обмороки, одышка, гипотония и снижение температуры тела. Кожа бледнеет, а из влагалища появляются темные кровянистые выделения. Матка приобретает ассиметричную форму, когда одна ее сторона буквально «выпячивается» и болит при пальпации. Тело плода прощупывается, но сердцебиение не слышится.
Важно!Болезненность в области живота – это уже повод для обращения к врачу.
Маточное кровотечение может полностью отсутствовать, все зависит от места отслойки, площади патологии и состояния системы свертывания крови.
Также насторожить беременную женщину должно отсутствие шевелений плода, которое может свидетельствовать о наличии у него гипоксии.
Кроме того, врачи выделяют такое понятие, как «матка Кувелера». Состояние возникает при массивном маточном кровотечении, когда кровь пропитывает стенки матки, нарушая ее сократительные способности. Тогда врачи борются исключительно за жизнь женщины, экстренно удаляя матку вместе с плодным яйцом.
Отслойка на разных сроках беременности
Стоит понимать, что признаки патологии, а также действия медиков, напрямую зависят от срока беременности, на котором она диагностирована.
- Отслойка плаценты в первом триместре (до 12 недель) – явление распространенное. Обычно никак не проявляется и диагностируется на УЗИ, когда врачи замечают гематому. Терапия заключается в назначении кровоостанавливающих препаратов. В большинстве случаев прогноз благоприятный: развивающаяся плацента полностью компенсирует утерянную площадь соприкосновения со стенкой матки, что не влияет ни на состояние здоровья женщины, ни на состояние здоровья плода.
- Во втором триместре (12 – 27 недель) появляется тонус матки, который может грозить гипоксией плода. О развитии патологии будет также сигнализировать будущий ребенок, активизируя свои движения для ускорения кровотока. Если отслойка диагностируется в период, пока плацента еще может развиваться (примерно до 19 недели) и компенсировать утерянную площадь, беременность продлевают. Позже ставится вопрос об экстренном кесаревом сечении, во избежание гибели плода вследствие нехватки воздуха.
- В третьем триместре (28 – 40 неделя) отслойка плаценты – прямое показание к экстренному родоразрешению. В этот период плацента уже не растет, поэтому компенсировать потерю участка не может. Исключением из этого правила является не прогрессирующее частичное отделение плаценты и отсутствие кровотечения. При этом роженицу, скорее всего, направят в стационар под наблюдение медицинского персонала.
- Отслойка во время родов (до третьего периода, то есть до рождения ребенка) – проявляется кровянистыми выделениями из влагалища, которые могут прекращаться во время схваток. Околоплодные воды, как правило, окрашиваются кровью, а сердцебиение плода нарушается. Ввиду того, что состояние также несет угрозу жизни будущего ребенка, медики стимулируют роды вплоть до применения щипцов либо проводят срочное кесарево сечение.
Диагностика
Гинеколог может поставить предварительный диагноз, услышав жалобы пациентки, а также изучив ее медицинскую карту. Для его подтверждения проводится УЗИ, определяющее площадь поражения, локализацию и величину гематомы.
Наряду с этим осматривается влагалище и шейка матки на предмет наличия поражений инфекционного характера, разрывов, полипов, наконец, раскрытия шейки матки.
Обратите внимание! Во время осмотра беременной могут поставить диагнозы: частичная не прогрессирующая отслойка, частичная прогрессирующая, полная отслойка. В последнем случае при тотальном отделении плаценты от стенки выявляется гибель плода вследствие прекращения газообмена.
Лечение
При отслойке плаценты назначается терапия, направленная на максимально быстрое и бережное родоразрешение, между тем внести в нее коррективы может время отслойки (случилось это при беременности или в родах), наличие кровотечения и объем кровопотери, состояние матери и плода.
Продлить беременность при условии нахождения в стационаре можно в случае:
- когда плацента отслоилась частично, затронув небольшую площадь, а процесс отслойки не прогрессирует;
- когда срок беременности меньше 36 недель;
- когда мать и ребенок не имеют проблем со здоровьем;
- когда кровотечение остановлено, а объемы кровопотери минимальны.
Важно! При продлении беременности врачи назначают регулярные УЗИ, допплерометрию, кардиотокографию. Также они делают анализы на определение скорости свертываемости крови. Женщине рекомендуется постельный режим.
Дополнительно могут применяться следующие лекарственные препараты:
- токолитики для расслабления матки;
- спазмолитики;
- препараты для остановки крови;
- витамины с содержанием железа для предотвращения анемии.
В случае повторных кровотечений назначается кесарево сечение. Естественные роды возможны лишь при укороченной и размягченной шейке матки и проходимом цервикальном канале.
После родоразрешения проводят антишоковую, антианемическую терапию, восстанавливают кровопотери.
Беременность после отслойки
Процент повторной отслойки матки во второй беременности колеблется в пределах 5 – 17%. В третьей беременности показатель достигает уже 25%. Снизить его или даже предотвратить медики пока не могут.
Тем не менее, они дают беременным рекомендации, позволяющие минимизировать риск развития патологии, а именно:
- советуют следить за артериальным давлением, особенно при наличии гипертонии;
- не пропускать плановые осмотры, своевременно проходить УЗИ;
- при наличии резус-конфликта и вагинального кровотечения во втором и третьем триместре ввести иммуноглобулин анти-D;
- отказаться от курения, алкоголя и наркотиков;
- пристегиваться в автомобиле для минимальной травматизации;
- в случае возникновения заболеваний, позднего токсикоза, обращаться к врачу.
Профилактика
Для того чтобы не допустить преждевременную отслойку плаценты, желательно спланировать беременность. Иными словами, обследоваться до зачатия и исключить любые патологии при условии их диагностики. В первую очередь, это касается воспалительных и дегенеративных процессов в матке и в малом тазе.
Кроме того, важно следить за состоянием кровеносных сосудов как до, так и после зачатия, регулярно измерять давление, отказаться от употребления новых продуктов питания во время беременности.
Отслаивание плаценты – патологический непредсказуемый процесс, который может закончиться плачевно. Чтобы исключить самое страшное и сохранить не только жизнь женщины, но также жизнь будущего ребенка, следует при первых его признаках обращаться к врачу и при необходимости соглашаться на госпитализацию.
Чумаченко Ольга, врач, медицинский обозреватель
6,983 1
(196 голос., 4,58 из 5)
Загрузка…
Источник: https://okeydoc.ru/otslojka-placenty-pri-beremennosti-simptomy-lechenie-i-posledstviya/
Отслойка плаценты на поздних сроках беременности: причины и последствия
Беременность близится к своему завершению и будущая мать уже предвкушает скорую встречу со своим долгожданным малышом.
Но этому может помешать опасная патология, которая встречается в последнем триместре беременности — преждевременная отслойка плаценты.
Это состояние очень опасно для ребенка, поэтому матери необходимо знать его симптомы и последовательность необходимых действий.
Значение плаценты для ребенка
Плацента (детское место) — это особый орган, который формируется при беременности и обеспечивает связь ребенка с матерью. От ее работы зависит жизнь, развитие и питание плода.
Через плаценту к ребенку поступают питательные вещества, кислород, материнские антитела.
Формирование плаценты начинается на 2 неделе беременности. Ее рост и развитие продолжаются вплоть до 12 недели, после чего она начинает полноценно функционировать.
Плацента прикрепляется на передней, задней стенке или дне матки. Одной стороной она крепится к стенке матки, другой — через пуповину соединяется с плодом.
Факторы, приводящие к отслойке плаценты на поздних сроках
В норме плацента должна отслаиваться от поверхности матки после того, как ребенок появился на свет.
Если она отделяется от эпителия матки раньше положенного срока, имеет место ее преждевременная отслойка.
Она может начаться в период вынашивания ребенка или в процессе родов; бывает частичной или полной.
При этом происходит повреждение маточно-плацентарных сосудов и возникает кровотечение различной интенсивности. Риск возникновения этой патологии у будущей матери — 0,5-1,5%.
В настоящее время известны далеко не все причины, приводящие к отслойке плаценты на поздних сроках беременности. Считается, что эта патология возникает в результате совокупного влияния нескольких неблагоприятных факторов. К ним относятся:
- маточно-плацентарная недостаточность, в результате которой плацента перестает правильно функционировать;
- тонус матки, который может спровоцировать нарушение проходимости ее сосудов.
- Травмы живота в результате падения, удара или автомобильной аварии;
- гестоз, который провоцирует патологии сосудов матки;
- хронические заболевания, течение которых утяжеляется в процессе беременности;
- гипертония. Этот фактор риска отмечается у 40% рожениц, у которых произошла преждевременная отслойка плаценты;
- переношенная беременность. В этом случае риск патологии увеличивается из-за старения плаценты;
- воспалительные заболевания мочеполовой системы;
- многочисленные роды в анамнезе, которые могут стать причиной истончения слизистой оболочки матки;
- приема медикаментозных препаратов, которые могут иметь подобные побочные эффекты;
- вредные привычки, которые приводят к истончению стенок кровеносных сосудов;
- преждевременный разрыв оболочек плодного пузыря;
- подслизистая фибромиома или послеоперационный рубец в области плацентарной площадки.
Негативное влияние многих этих факторов можно предотвратить или ослабить.
Для этого достаточно постоянно наблюдаться у врача и своевременно лечить соответствующие заболевания.
Симптомы, которые должны насторожить
К типичным симптомам отслоения детского места на последних неделях беременности относятся:
- кровотечение;
- боль;
- нарушения сердечной деятельности ребенка;
- снижение двигательной активности плода.
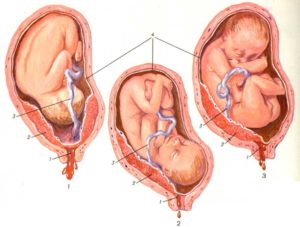
В зависимости от расположения отслойки кровотечение бывает внешнее и внутреннее.
Краевая отслойка (когда от стенки матки отслаивается край плаценты) всегда сопровождается кровянистыми выделениями из влагалища.
Если плацента отделилась от оболочки матки в центре, а ее края по-прежнему прикреплены к стенке, начнется внутреннее кровотечение.
При этом кровь будет скапливаться в полости между плацентой и маткой и пропитывать ее стенку. Иногда это приводит к развитию осложнения, которое называется матка Кювелера.
После родоразрешения пропитанная кровью маточная стенка не может нормально сокращаться, из-за чего врачам не удается остановить кровотечение. В этом случае для спасения жизни роженицы ей проводят операцию по удалению матки.
Отслойка детского места всегда сопровождается болевыми ощущениями. При этом женщина ощущает тупую, приступообразную боль, которая может отдавать в бедро, поясницу или промежность. Сильнее она ощущается в случае внутреннего кровотечения.Болевые ощущения сопровождаются напряженностью матки, которая определяется врачом при пальпации.
Нарушение сердечной деятельности плода, вызванное нехваткой кислорода, определяется при отслойке 25% общей площади детского места. Если процесс захватывает 30% площади плаценты, ребенок испытывает критический недостаток кислорода, при отслойке 50% площади он погибает в утробе.
Хроническая гипоксия проявляется в изменении двигательной активности плода.
В самом начале патологического процесса ребенок начинает активно шевелиться, пытаясь ускорить движение крови по сосудам и получить больше кислорода.
При тяжелой гипоксии ребенок затихает.
Как диагностируется?
Характерные признаки отслойки плаценты обычно не оставляют сомнений в диагнозе.
Если клинические симптомы выражены неярко (отсутствие кровотечения или болевых ощущений), для исключения других патологий проводится влагалищный осмотр и УЗИ.
Для определения маточного характера кровотечения врач производит осмотр влагалища и шейки матки.
Это позволяет оценить, не послужили ли причиной кровотечения инфекционные изменения, полипы или раскрытие шейки матки.
Процедура УЗИ позволяет однозначно определить наличие, размер и расположение отслойки.
Отслойка маленьких размеров может не определяться по УЗИ, но в этом случае позади плаценты визуализируются сгустки крови.
Это позволяет исключить другую распространенную причину кровотечений — предлежание плаценты.
Врачебные действия при отслойке
В последнем триместре беременности отслойка детского места встречается чаще и хуже переносится ребенком. Плацента уже не увеличивается в размерах, поэтому неизбежно развитие фетоплацентарной недостаточности.
Стратегия врачебного вмешательства при возникновении этого отклонения зависит от срока беременности, силы кровотечения и самочувствия матери и плода.
При определенных условиях врач может принять решение о пролонгировании беременности:
- срок беременности не превышает 36 недель;
- площадь отслойки небольшая и не увеличивается;
- объем кровопотери невелик;
- у ребенка нет признаков гипоксии;
- удовлетворительное самочувствие беременной.
До родов женщина должна оставаться в больнице под наблюдением специалистов, которые будут контролировать состояние плода и прогрессирование отслойки. Для этого регулярно назначаются процедуры УЗИ, КТГ и допплерометрии.
Обязательно проводится терапия препаратами железа, кровоостанавливающими средствами, спазмолитиками и витаминами.
Если лечение не помогает и появляются признаки прогрессирования отслойки, выжидание заканчивается и женщину готовят к родам.
Сохранение после обширной отслойки плаценты невозможно.
Если ребенок доношен и родовые пути готовы, женщине делают амниотомию (прокол плодного пузыря) и запускают процесс естественных родов. Во время родов врачи при помощи аппаратуры контролируют сердцебиение ребенка.
После его рождения матка обследуется вручную и проводится профилактика кровотечения при помощи препаратов, усиливающих маточные сокращения.
В случае прогрессирующей отслойки, которая сопровождается ухудшением состояния ребенка, проводится экстренное кесарево сечение.
После извлечения ребенка врач осматривает стенки матки и оценивает состояние ее мышечного слоя.
Если он пропитан кровью, производится гистерэктомия (удаление матки).
Чем грозит ребенку отслойка плаценты?
Преждевременная отслойка плаценты — одна из распространенных причин мертворождения в последнем триместре беременности. Примерно 15% детей при возникновении этой патологии умирают.
Серьезные нарушения, с которыми приходится сталкиваться ребенку в результате отслойки детского места — гипоксия (нехватка кислорода) и проблемы, спровоцированные недоношенностью в случае преждевременных родов.
Итогом внутриутробной гипоксии часто становятся различные неврологические нарушения и отставание в развитии.
Профилактика отслойки во время последующих беременностей
Риск повторного отслаивания плаценты у женщин, которые столкнулись с этим отклонением в предыдущую беременность, достигает 25%. Современная медицина не в силах предложить схему лечения, которая позволила бы избежать преждевременной отслойки детского места.
Поэтому женщина должна стараться исключить те факторы, которые увеличивают риск развития этого отклонения. Для этого необходимо придерживаться следующих рекомендаций:
- контролировать артериальное давление;
- отказаться от вредных привычек;
- избегать травм;
- посещать плановые гинекологические осмотры;
- периодически делать УЗИ;
- не провоцировать аллергические реакции непривычной едой, одеждой.
Если у женщины есть хронические заболевания, нужно озаботиться их лечением еще до наступления беременности. Особенно это касается воспалительных процессов органов малого таза.
Преждевременная отслойка плаценты — это тяжелое состояние, угрожающее жизни и здоровью матери и ребенка. Поэтому нельзя игнорировать признаки, которые могут свидетельствовать о начале отслойки (кровянистые выделения, боли и затихание движений плода).
При появлении подобных симптомов нужно сразу же вызывать «скорую помощь», потому что промедление может быть фатальным. Если женщина вовремя окажется в руках врачей, последствия для ребенка будут минимальны.
Источник: https://in-waiting.ru/otsloyka-platsentyi-na-pozdnih-srokah-beremennosti.html
Отслойка плаценты
Преждевременная отслойка нормально расположенной плаценты (сокращенно ПОНРП) – это ее преждевременное отделение до рождения ребенка: во время беременности или в родах.
Классификация
Существует несколько классификаций преждевременной отслойки плаценты:
По времени возникновения ПОНРП:
- ранние сроки беременности;
- поздние сроки;
- в ходе родов.
По площади отслойки плаценты:
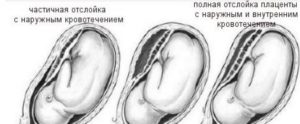
- полная (отслойка всей площади плаценты);
- частичная (отслаивается только часть плаценты). Частичная отслойка может быть краевой (отделяется край плаценты) и центральной (соответственно, отслаивается центральная часть).
По прогрессированию отслойки:
- прогрессирующая;
- непрогрессирующая (остановившаяся отслойка плаценты).
Причины развития ПОНРП
Отслойка плаценты может возникать как во время беременности, так и в процессе родов.
Причины отслойки во время беременности:
- Заболевания сердечно-сосудистой системы (артериальная гипертония).
- Заболевания мочевыводящей системы (гломерулонефрит).
- Заболевания эндокринной системы (сахарный диабет).
- Поздние гестозы.
- Аллергические реакции.
- Нарушения системы гемостаза (склонность к тромбозам).
- Падения, травмы живота.
Причины отслоения плаценты во время родов:
- Запоздалый разрыв плодного пузыря (пузырь остается целым при полном раскрытии шейки матки).
- Излитие околоплодных вод при многоводии.
- Гиперстимуляция матки во время родов (окситоцин).
- Короткая пуповина.
- Рождение первого плода при многоплодии.
Симптомы
Основными симптомами ПОРНП являются:
Дополнительно Выраженность симптомов может быть различной и зависит от размеров и места отслойки плаценты.
Кровотечение может быть наружным (кровь выделяется из половых путей) и внутренним (кровь накапливается в матке, образуя гематому). При краевой отслойке кровь быстро вытекает из влагалища и, как правило, имеет яркий алый цвет. При центральной отслойке плаценты кровь не выходит наружу, а пропитывает стенки матки, образуя ретроплацентарную гематому.
Боль в животе, чаще всего, выражена при внутреннем кровотечении и связано с пропитыванием матки, раздражением и растяжением брюшины.
Гипертонус матки также чаще встречается при внутреннем кровотечении и вызван перерастяжением матки, которая постоянно находится в сокращении и не расслабляется.
Острая гипоксия плода при отслойке плаценты вызвана резким нарушением маточно-плацентарного кровотока. При отслойке более одной трети плод может погибнуть, при полной отслойке внутриутробная гибель плода возникает моментально.
Степени тяжести отслойки плаценты
По клинической картине различают три степени тяжести отслойки плаценты:
- Легкая форма. Общее состояние женщины не нарушено. Происходит небольшая отслойка плаценты, выделения из половых путей незначительные. При внутреннем кровотечении с помощью УЗИ можно обнаружить небольшую гематому.
- Средняя степень. Происходит отслойка одной трети плаценты. При наружном кровотечении выделения из половых путей достаточно обильные с крупными сгустками. При внутреннем кровотечении появляется боль в животе, повышенный тонус матки. Развивается острая гипоксия плода, при отсутствии лечения плод погибает.
- Тяжелая степень. Плацента отслаивается на половину всего размера и более. Состояние женщины резко ухудшено. Внезапно возникает сильная боль в животе, обильное кровотечение. В большинстве случаев плод быстро погибает.
Ведение беременности и родов при ПОНРП
Тактика ведения беременности зависит от следующих клинических симптомов:
- Объем кровотечения.
- Срок беременности.
- Общее состояние женщины и ребенка.
- Состояние системы гемостаза (совокупность механизмов, поддерживающих жидкое состояние крови).
При сроке беременности меньше 34 недель, если состояние женщины и плода остается удовлетворительным, нет выраженных симптомов (кровотечения, анемии), возможно дальнейшее сохранение беременности. Женщина должна находиться только в условиях стационара под постоянным наблюдением врача (ежедневный контроль КТГ, регулярное выполнение допплерометрии, УЗИ).
Консервативное лечение при ПОНРП:
- Строгий постельный режим.
- Комплекс поливитаминов.
- Спазмолитики для снятия тонуса матки (Папаверин).
- Препараты железа для профилактики или лечения анемии (Сорбифер).
- Дезагреганты (препараты, снижающие способность крови к образованию тромбов).
- Препараты, улучшающие маточно-плацентарный кровоток (Актовегин).
- Переливание свежезамороженной плазмы по показаниям.
ВажноПри средней и тяжелой степени отслойки плаценты показано экстренное родоразрешение путем кесарева сечения независимо от срока беременности. Во время операции тщательно осматривается матка для выявления обширных гематом в ее стенках (матка Кувелера).
При диагностике кровоизлияний в стенки матки проводят перевязку внутренних повздошных артерий, если кровотечение продолжается, не смотря на принятые меры, то проводят экстирпацию (удаление) матки.
Источник: https://baby-calendar.ru/plod/placenta/prezhdevremennaya-otslojka/
Опасно ли отслоение детского места?
Преждевременное отслоение плаценты при беременности – это очень серьезный диагноз, который, в зависимости от степени сложности и без должного лечения, может привести к выкидышу.
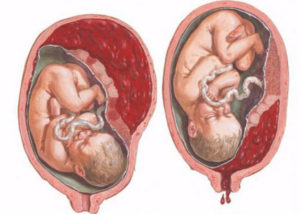
Если данная проблема наблюдается по краям, тогда кровь будет проникать между оболочками матки и стенкой – данное кровотечение имеет название «наружное».
Признаки «внутреннего» кровотечения имеют более выраженные симптомы: кровь начинает пропитывать маточную стенку и, таким образом, расслаивает волокна мышц, образуя гематому, после чего матка обретает своеобразную форму и консистенцию. Данную патологию можно диагностировать при помощи УЗИ на самой ранней стадии.
Плацента и ее отслойка
Плацентой называют специальную соединительную ткань, похожую на большую лепешку, которая непосредственно связывает маму и ее малыша. Именно при помощи плаценты малыш получает все необходимые ему питательные вещества и кислород. Если плацента функционирует не нормально, то жизнь и развитие ребенка в утробе матери невозможны.
Отслойкой плаценты называют преждевременное ее отделение от стенки матки, что нарушает нормальную функцию этого органа вплоть до полного прекращения. Отслойка плаценты может случиться на разных этапах беременности: на первых неделях или непосредственно перед родами.
Причем, если отслойка плаценты произошла до 20 недели беременности, то шанс выносить и родить нормального здорового ребенка намного выше, чем, если это случится на более поздних сроках.
Все дело в том, что первую половину беременности плацента растет и есть большая вероятность, что этот орган может в некотором роде компенсировать часть потерянной поверхности, соприкасаясь со стенками матки.Согласно статистике, преждевременная отслойка плаценты регистрируется как один случай на 120 беременностей. К сожалению, каждый шестой малыш при этом погибает.
Существует три степени отслойки плаценты:
- Первая: при этой патологии ребенок совершенно не страдает. Если отслойка плаценты менее 1/3, то есть все шансы для того, чтобы продолжить беременность.
- Вторая: есть риск для малыша погибнуть от гипоксии. Отслоение произошло наполовину.
- Третья: ребенок практически всегда погибает. Полная отслойка.
Специалисты называют частичную отслойку «угрозой выкидыша», а полную – выкидышем.
Симптомы:
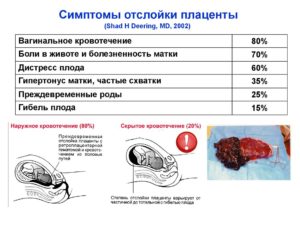
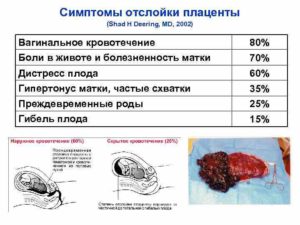
- Кровотечение из половых путей (вагинальное или маточное). У 80% беременных женщин при отслойке плаценты наблюдаются кровянистые выделения из влагалища, однако кровотечение может быть и внутренним.
Если внутреннее кровотечение не было своевременно диагностировано, то основной задачей медиков становится спасение жизни матери, поскольку плод (преимущественно погибший к тому времени) удаляют вместе с маткой.
Такая ситуация возникает из-за того, что плацента отслаивается в центре, кровь постепенно заполняет свободное пространство и постепенно пропитывает стенку матки, вследствие чего, она теряет свои сократительные способности. Этот процесс впервые описал Кувелер, поэтому состояние названо его именем.
Внешнее кровотечение обычно не такое обильное, как внутреннее и если оно не вторично, то его появление может способствовать тромбу поврежденных сосудов, тем самым, предотвращая дальнейшие осложнения.
- Боли в животе и гипертонус матки. Данный симптом наблюдается в 70% случаев преждевременной отслойки плаценты.
Большинство пациенток описывают боль, как тупую, ноющую и отдающую в бедро или промежность. Особенно сильной боль бывает при внутреннем кровотечении.
- Нарушение сердечной деятельности плода. Как говорилось ранее, через плаценту плод получает кислород, поэтому при отслойке 25% площади у плода развивается гипоксия, площадь отслойки 30% уже носит угрожающий характер, а 50% приводит к его гибели.
Эти симптомы являются классическим и в зависимости от срока беременности они могут проявляться по-разному.
Так, на ранних сроках, данное осложнение сопровождается незначительным внешним кровотечением и при соответствующей терапии в дальнейшем беременность протекает без осложнений, а во втором триместре к кровотечению добавляется повышенный тонус матки и развитие гипоксии плода.
До середины второго триместра проводят наблюдение и в случае необходимости лечение, но если отслойка происходит во второй половине беременности, то ставится вопрос о преждевременном родоразрешении путем кесарева сечения.
Так же стоит отметить, что клиническая картина отслоения плаценты помимо основных симптомов имеет и такие проявления, как учащенное дыхание, беспокойство, головокружение и полуобморочное состояние, а так же приступы тошноты и даже рвота.
Причины преждевременной отслойки плаценты
До сих пор специалисты так и не могут назвать, каковы же причины отслойки плаценты.
Ранее бытовало мнение, что к этому приводит неправильный образ жизни женщины: к примеру, если она курит, пьет или употребляет наркотики, а также если ее питание не отличается разнообразием и будущая мама не получает никаких витаминов, минералов и микроэлементов. Но нет никаких научных доказательств того, что это на самом деле так.
Тем не менее, ученые имеет веское основание полагать, что к этому пороку приводят проблемы с сосудами, к примеру, поздний гестоз или артериальная гипертензия. Часто отслойка плаценты – это последствие удара, к примеру, когда женщина получает травму живота.
Иногда бывает отслойка плаценты при многоводии и при многоплодной беременности – непосредственно уже перед родами или в родах. Медики утверждают, что в этом случае причина отслойки – это резкое снижение внутриматочного давления. Кстати, к трансформации сосудов может привести не только их патология, но и различные недуги, вроде гиповитаминоза или нефрита.
Прежде всего, женщина, которая почувствовала тошноту и головокружение, которые сопровождаются болью в животе, рвотой, учащенным пульсом и бледностью кожи должна заподозрить у себя серьезное недомогание и безотлагательно обратиться в больницу для получения помощи.
Лечение и прогнозы
- Лечение данной проблемы зависит от срока беременности и степени патологии. При маленьком сроке ребенка всячески пытаются сохранить, а беременность ведут весьма консервативно. При доношенной беременности, врачи могут стимулировать женщину, при этом, если отслоение небольшое, то беременная может рожать сама. Если же отслойка большая, и она несет угрозу жизни малышу, то женщине обязательно делают кесарево сечение. Во время родов нужно вскрыть пузырь – это, чаще всего, останавливает отслаивание плаценты, а также ускоряют опустошение матки – для этого также используют щипцы. При этом плацента обязательно должна удаляться вручную, а полость матки тщательно обследуется.
- Нередко сразу же после родов у женщины может начаться кровотечение в связи с тем, что наблюдается недостаточный тонус матки и есть нарушение свертывания крови. Если в матку происходит большое кровоизлияние, то после кесарева сечения медики делают ампутацию. То есть, если кровотечение остановит не получается, матка продолжает сокращаться, а переливание крови и гемостатическая терапия не приносит результата, то врачи могут принять решение даже об удалении матки.
- Что касается повторной беременности, то после отслойки плаценты специалисты советуют беременеть не ранее, чем через год. Как раз за это время матка способна полностью восстановится после операции, и организм женщины снова будет готов к зарождению внутри новой жизни. Но, не стоит забывать, что врачи утверждают, что повторная беременность может протекать с таким же осложнением, поэтому перед ней и во время стоит прислушиваться к советам врачей и выполнять все их предписания.
Источник: https://pregnant-club.ru/otsloenie-placenty
Чем грозит отслойка плаценты на поздних сроках беременности. Симптомы и последствия отслойки плаценты на поздних сроках беременности
Данная патология встречается в среднем у одной женщины из ста, и факторы, спровоцировавшие этот процесс, могут быть самыми разнообразными. Основная классификация причин преждевременной отслойки плаценты подразделяет их на экзогенные и эндогенные или внешние и внутренние.
Эндогенные причины
Согласно данным многочисленных медицинских исследований, основной причиной отслойки плаценты является повышенное артериальное давление у беременных, которое приводит к повышенному давлению на сосуды и последующему кровотечению. Помимо повышенного давления, выделяются следующие причины развития патологии:
- Проблемы со свертываемостью крови: при плохих показателях риск кровотечения значительно возрастает.
- Сосудистые нарушения, истончение капилляров матки.
Плацента
- Многочисленные роды, вследствие которых происходит истончение и изменение структуры тканей слизистой оболочки матки, к которой крепится плацента.
- Беременность после родов, проведенных с помощью кесарева сечения. Отслойка плаценты может возникнуть при прикреплении ее на месте послеоперационного рубца.
- Патология может возникнуть во время самостоятельного родоразрешения при многоплодной беременности.
- Заболевания почек и других органов мочеполовой системы инфекционного характера, особенно пиелонефрит, который требует антибактериального лечения и может вызвать опасные осложнения.
- Проблемы с излишним набором веса во время беременности.
- Патологии со стороны эндокринной системы, например, сахарный диабет или заболевания щитовидной железы.
- Постоянные стрессы и нервное перенапряжение.
- Переношенная беременность.
- Перенесенный на ранних сроках сильный токсикоз, гестоз на поздних сроках или преэклампсия.
- Антифосфолипидный синдром.
- Болезни аутоиммунной природы, когда собственные клетки организма воспринимаются им как чужеродные.
- Патологии в развитии матки, например, двурогая матка.
- Аллергические реакции, в том числе и на лекарственные средства, назначаемые в целях сохранения беременности.
Рекомендуем прочитать о выделениях на поздних сроках беременности. Из статьи вы узнаете о том, какие выделения бывают в норме, какие должны насторожить будущую маму, при каких симптомах необходимо срочно показаться врачу, а также о диагностике и лечении.
А здесь том, насколько опасна гематома в матке при беременности.
Экзогенные факторы
Внешние причины отслойки плаценты во многом обусловлены неправильным образом жизни беременной, но бывают ситуации, на которые женщина не может повлиять.
К экзогенным факторам преждевременной отслойки плаценты относятся:
- курение, поскольку никотин и другие вредные вещества, содержащиеся в сигаретах, проникают непосредственно в кровь будущего ребенка и в плаценту, что может вызвать патологии ее развития;
- зависимость от наркотических веществ;
- регулярное употребление спиртных напитков во время беременности;
- травмы, полученные во время падения, удара или автомобильной аварии, особенную опасность представляет тупая травма живота.
Симптомы на поздних сроках
В конце вынашивания отслойка плаценты встречается чаще всего, и компенсировать ее на этом сроке практически невозможно.
Основные симптомы патологии такие же, как и на ранних сроках, и заключаются в следующем:
- кровотечение, которое в некоторых случаях может быть очень интенсивным, оно возникает вследствие повреждения сосудов в матке и плаценте;
- сильные боли в нижней части живота;
- матка находится в постоянном тонусе, и при прощупывании плода ощущения очень болезненные;
- при осмотре фиксируются симптомы страдания плода, он почти не шевелится, у него нарастает гипоксия.
Интенсивность проявления симптомов и их тяжесть зависит от степени отслойки плаценты. При легкой форме они почти не проявляются, и патология выявляется при плановом ультразвуковом исследовании или уже после родов, когда при обязательном осмотре отошедшего детского места на нем обнаруживаются гематомы и деформации.
При средней тяжести протекания отслойки пациентки жалуются на незначительное количество крови в выделениях и периодические болевые ощущения внизу живота, иногда, при небольшом размере гематомы, кровотечение вообще может отсутствовать. Матка немного болезненна и напряжена.
При тяжелой форме отслоения плаценты женщина может иногда терять сознание, у нее наблюдаются признаки резкой анемии, тахикардии. Кровотечение при этом происходит со значительной интенсивностью и сопровождается болями в нижней части живота и в области брюшины.
На матке обнаруживается выпуклый участок с одной стороны, и она очень болезненная при пальпации. У плода диагностируется приглушенное сердцебиение, в некоторых случаях оно может совсем не прослушиваться.Мнение экспертаДарья Широчина (акушер-гинеколог)Важное значение при появлении первых признаков отслойки имеет скорейшее обращение в клинику, поскольку сохранить жизнь матери и ребенку возможно при экстренном проведении операции кесарева сечения.
Симптомы патологии могут проявляться по отдельности. Так, в некоторых случаях при всех выраженных признаках отслойки плаценты у женщины отсутствуют кровянистые выделения из влагалища.
Такое течение заболевания говорит о том, что кровь, не имея выхода наружу, в большом количестве попадает в стенку матки, делая невозможным ее сокращение.
В медицине такая патология носит название матки Кювеллера, и она грозит самыми серьезными последствиями для беременной женщины и плода, поскольку вызывает сильное кровотечение.
Единственным способом спасти жизнь женщины в таких случаях является гистерэктомия, то есть полное удаление матки.
Поскольку в таких ситуациях ребенок выживает крайне редко, то женщина навсегда теряет возможность иметь детей.
Проявление частичной отслойки
При неполном отделении плаценты из поврежденных сосудов начинает скапливаться в месте отслоения, образуя гематому, размер которой зависит от степени поражения. При этом отделившийся участок плаценты перестает нормально функционировать, а постепенный рост гематомы приводит к увеличению площади отслоившейся ткани.
Если патологический процесс затронул лишь небольшой участок плаценты, на месте ее отделения происходит тромбирование сосудов и дальнейшее ее отслоение прекращается, такое течение заболевания носит название частичной непрогрессирующей отслойки. Если гематома прекращает свой рост, беременность может закончиться нормальными родами без осложнений.
Плацента может начать частично отслаиваться по центру или в периферийных областях. Если процесс начинается по ее краям, то у женщины может начаться кровотечение, а при центральном отделении образуется ретроплацентарная гематома, и в этом случае кровь может проникнуть в брюшную полость.
При частичной отслойке плаценты основными жалобами женщины являются боли внизу живота, которые могут иррадиировать в область поясницы, крестцового отдела позвоночника и в паховую зону.
Диагностика состояния
Первые признаки отслойки плаценты во многом схожи с симптомами других заболеваний, поэтому особую важность приобретает выделение характерных особенностей патологии и оценка тяжести состояния.
При обращении пациентки с характерными жалобами врач в первую очередь должен произвести гинекологический осмотр и определить состояние шейки матки и влагалища. Важное значение для постановки правильного диагноза является сбор анамнеза, во время которого выясняется наличие факторов.
Самым информативным способом диагностики в этом случае является ультразвуковое исследование, которое может определить не только сам факт отслоения плаценты, но и точно установить степень поражения, его локализацию и размер образовавшейся гематомы.
Чем помогут врачи
В конце беременности основным терапевтическим мероприятием является выработка тактики наиболее оптимального способа родоразрешения с целью не навредить здоровью матери и будущего ребенка.
В большинстве случаев роды становятся возможными только при помощи экстренной операции кесарева сечения, но при определенных условиях при нахождении женщины в клинике беременность удается сохранить до планируемых сроков родов.
Тактика ведения беременности при выявлении отслойки плаценты в последнем триместре зависит от следующих факторов:
- произошла ли отслойка во время беременности или в процессе родовой деятельности;
- насколько интенсивное было кровотечение, какое количество крови было потеряно;
- прослушивается ли у плода сердцебиение, определяются ли части тела при осмотре, как себя чувствует будущая мама.
Целесообразность помещения женщины в последнем триместре беременности с диагнозом отслойка плаценты в стационар определяется следующими условиями:
- срок беременности не должен превышать 36 недель, если он выше, то показано родоразрешение, поскольку ребенок на таком сроке уже полностью жизнеспособен, а дальнейшее сохранение может быть чревато значительными рисками и для матери, и для плода;
- по результатам УЗИ определено, что отслойка не прогрессирует, площадь отделения от тканей матки небольшая;
- у женщины отсутствуют жалобы на плохое самочувствие, состояние плода не вызывает опасений;
- кровянистые выделения из влагалища незначительны, а кровопотеря минимальна.
Если врачи все-таки решают поместить беременную в стационар, ей прописывается строгий постельный режим и проводится постоянный мониторинг состояния плаценты и будущего ребенка. Необходимо постоянно отслеживать показатели свертываемости крови и проводить регулярное обследование при помощи УЗИ и кардиотокографии.
Показана медикаментозная терапия, в состав которой входят следующие препараты:
- средства для снятия тонуса матки и спазма сосудов, например, Но-Шпа, Дротаверин, Магнезию и другие;
- препараты для остановки кровотечения – Викасол, Аскорутин, Этамзилат натрия;
- витамины, особенно А, Е и С;
- лекарства для борьбы с анемией, в частности, препараты, содержащие железо.
Необходимо проводить постоянный контроль за уровнем сахара и показателями артериального давления.
Также должно проводиться лечение заболеваний, которые стали причиной возникновения и развития патологического процесса во время беременности.
Источник: https://GolovaNeBoli.ru/pro-malyshej/otslojka-platsenty-na-pozdnih-srokah-beremennosti-prichiny-simptomy-posledstviya-esli-chastichnaya.html


