Преждевременные роды на 23 неделе беременности
Преждевременные роды: признаки, причины, как избежать угрозы ранних родов
Начиная с 38 недели беременности плод в утробе матери полностью созревает, все его органы и системы готовы к самостоятельной работе.
Именно поэтому период с 38 по 42 неделю является идеальным временем для появления ребенка на свет. Однако в некоторых случаях роды происходят раньше положенного времени.
Чем опасны преждевременные роды, как они начинаются и какие меры необходимо принять, чтобы сохранить здоровье младенца и матери?
Какие роды считаются преждевременными?
Преждевременные роды — это роды, наступившие в период до от 22 до 37 недель беременности. Количество таких родов во всем мире составляет около 6-9%.
При этом преждевременные роды принято разделять по сроку беременности, поскольку существует огромная разница между ребенком, появившимся на свет на 29 неделе и родившимся в 34 недели беременности.
Между тем, в обоих этих случаях роды будут считаться преждевременными.
- преждевременные роды на 22 — 28 неделе классифицируются как очень ранние, так как вес ребенка в этот период колеблется от 500 г. до 1 кг;
- ранние преждевременные роды наступают в период 29 — 33 недели. Масса новорожденного составляет около 2000 г;
- преждевременные роды на сроке от 34 до 37 недели. Как правило, в этот промежуток времени ребенок рождается с массой тела около 2500 г.
Согласно статистике, большая часть преждевременных родов (до 60%) приходится на 34 — 37 неделю беременности, на сроке до 30 недель это случается значительно реже.
До 1993 года в нашей стране преждевременными считались роды, которые начались не ранее 29 недели беременности, а реанимационные действия принимались только к тем новорожденным, чей вес достигал 1000 г. Однако позже в РФ были введены новые критерии, рекомендованные ВОЗ.
Стоит отметить, что новорожденных с очень низким весом (до 1000 г) необходимо регестрировать в ЗАГСе только в том случае, если они прожили более 7 суток (168 часов). Если же плод погиб в течении этого времени, то тогда говорят о самопроизвольном прерывании беременности (поздний выкидыш).
Причины преждевременных родов
Имеется целый ряд факторов, вызывающих преждевременные роды. Причины, ведущие к невынашиванию беременности, подразделяются на две группы.
1.Здоровье будущей мамы
Сюда относятся эндокринные заболевания, ведущие к нарушению функций яичников, щитовидной железы, надпочечников, гипофиза, поджелудочной железы. Данные заболевания могут вызвать снижение гормонов, отвечающих за вынашивание беременности.
Также для нормального течения беременности очень важно общее физическое здоровье будущей мамы. Если женщина страдает сердечными заболеваниями, имеются проблемы с печенью или почками, то организм начинает воспринимать беременность как риск для жизни.
И как следствие возникает угроза преждевременных родов.
Еще одной причиной невынашивания беременности являются анатомические изменения органов деторождения.
Недоразвитие матки (инфантилизм), аномалии развития матки (однорогая, с перегородкой, двурогая), а также различные опухолевые процессы, рубцы после кесарева сечения, травмы во время искусственных абортов — все это может спровоцировать преждевременные роды.
Особое значение имеет истмико-цервкальная недостаточность (ИЦН) — патологическое изменение шейки матки, при котором она, по мере развития беременности, теряет способность удерживать плод в полости матки.
ИЦН редко бывает врожденной, чаще всего она развивается вследствие разрывов и травм шейки матки во время искусственных абортов или осложненных родов. В некоторых случаях ИЦН формируется при гормональных нарушениях в организме женщины, например, при повышении мужских половых гормонов в крови.
Наличие инфекций в организме женщины также играет немаловажную роль. Прежде всего это относится к заболеваниям мочеполовой системы: воспаление матки, придатков, яичников, бактериальный вагинит.
Большую угрозу представляют скрытые инфекции, которые до беременности никак не проявлялись: микоплазмоз, хламидиоз, уретроплазмоз, трихомоноз, герпес, стафилококковые, стрептококковые и цитомегаловирусные инфекции.
Кроме того, наличие других острых или хронических заболеваний, таких как вирусный гепатит, тонзиллит, кариес, нередко приводит к тяжелым осложнениям. опасность заключается в том, что инфекция может проникнуть в околоплодные оболочки, тем самым вызвать внутриутробное инфицирование плода.
2. Течение беременности
Спровоцировать преждевременные роды могут некоторые осложнения беременности:
- тяжелый гестоз, угрожающий жизни матери и ребенка;
- плацентарная недостаточность, характеризующаяся нарушением доставки питательных веществ и кислорода к плоду;
- отслойка или преждевременное старение плаценты;
- неправильное положение плода (тазовое, поперечное, косое);
- перерастяжение стенок матки при многоплодии или многоводии;
- предлежание плаценты;
- резус-конфликт;
- возраст женщины.
Часто причиной прерывания беременности становится аномальное развитие плода (мутации, генетические заболевания, пороки). Также провоцирующим фактором является плохое питание, тяжелый физический труд, стрессы, вредные привычки (алкоголизм, наркомания, курение).
Особенности преждевременных родов в разные сроки беременности
Преждевременные роды на очень ранних сроках (22 — 29 недель) зачастую вызваны истмико-цервикальной недостаточностью, попаданием инфекции в плодные оболочки и преждевременным изливом околоплодных вод. Роды на сроке до 30 недель — наиболее опасные и имеющие самые тяжелые последствия для ребенка.
Такие дети рождаются с критически низким весом (менее 1000 г) и часто не являются жизнеспособными. Они не могут дышать самостоятельно, поскольку легкие на таком сроке не успевают до конца развиться. К сожалению, многие крохи впоследствии имеют серьезные проблемы со здоровьем ( ДЦП, глухота, слепота).
На сегодняшний день имеются сведения о малышах, родившихся на ранних сроках (22-23 недели), которые выжили после проведенных реанимационных мероприятий. Однако дальнейший прогноз для таких детей крайне неблагоприятный. Как правило, все они глубокие инвалиды с тяжелыми поражениями центральной нервной системы.
Ранние роды на сроке около 30 недель могут спровоцировать различные факторы: несовместимость плода и матери по резус-фактору или группе крови, а также другие патологии беременности. Вес у таких новорожденных колеблется от 1000 до 2000 г.Несмотря на то, что их органы не полностью зрелые и работают крайне нестабильно, с помощью современного медикаментозного лечения врачам удается добиться отличных результатов.
Большинство детей, родившихся на сроке 28-34 недель, в дальнейшем ведут полноценную жизнь.
Роды на 34-37 неделе могут быть вызваны гормональным дисбалансом, плацентарной недостаточностью, стрессами, травмами или хроническими заболеваниями сердца, почек, легких. Для детей, родившихся на данном сроке, прогноз самый благоприятный. Их вес составляет примерно 1800 -2500 г., к тому же такие малыши уже достаточно готовы к жизни вне утробы матери, но при условии особого ухода.
Стадии преждевременных родов
Выделяют несколько этапов родов: угрожающие, начинающиеся и активную родовую деятельность. Такое разделение помогает определить, можно ли еще подождать и тем самым предотвратить раннее появление младенца на свет. Поэтому первые признаки преждевременных родов не должны оставаться без внимания специалистов.
При угрожающих преждевременных родах наблюдаются ноющие, тянущие боли в животе или пояснице, сопровождающиеся напряжением матки.
Женщина сама может почувствовать незначительные сокращения матки, при этом плод начинает активно двигаться. Кроме того, могут появляться незначительные кровянистые выделения из родовых путей.
Обнаружив у себя первые признаки преждевременных родов, будущая мать должна срочно обратиться к врачу!
Начинающиеся роды характеризуются сильными, схваткообразными болями в животе, отхождением слизистой пробки или наличием сукровичных выделений. Также могут подтекать или изливаться околоплодные воды.
При исследовании врач обнаруживает раскрытие шейки матки раскрытие на 1-2 см, при этом происходит ее укорочение.
Таким образом, появляются все признаки, характерные для начала естественной родовой деятельности.
При начавшихся родах симптомы более выражены: схватки становятся регулярными и сильными, маточный зев раскрывается на 2-4 см и более. Происходит разрыв плодных оболочек, после чего предлежащая часть плода перемещается в малый таз.
Распространенные осложнения
Самопроизвольное прерывание беременности зачастую сопровождется различными осложнениями.
Это может быть аномальная родовая деятельность: чрезмерная, приводящая к стремительным родам, а также слабая или дискоординированнная родовая деятельность.
В случае плацентарной недостаточности или при раннем старении плаценты, может произойти гипоксия плода различной степени тяжести. Такие роды обязательно проводят под кардиомониторным контролем (КТГ).
Преждевременные роды часто имеют осложнения в виде разрыва околоплодных оболочек, что приводит к раннему изливу вод. Околоплодные воды защищают плод от различных инфекций, травм, кроме того играют важнейшую роль в обмене веществ. Поэтому важно своевременно обнаружить разрыв плодных оболочек.При появлении прозрачных выделений из влагалища необходимо обратиться к врачу. Диагностировать подобное осложнение довольно трудно, поскольку шейка матки раскрыта не полностью, соответственно определить целостность пузыря при визуальном осмотре практически невозможно. В этом случае могут быть проведены особые тесты для определения подтекания вод.
Также для постановки диагноза применяют УЗИ и анализ влагалищных выделений.
При раннем разрыве оболочек и отсутствии активной родовой деятельности на сроке менее 34 недель, женщина находится под пристальным контролем врачей. Ведь каждый час, проведенный в материнской утробе, повышает жизнеспособность младенца.
Будущая мама ежедневно должна сдавать ряд анализов и проходить специальную терапию, стимулирующую созревание легких у плода. При первых симптомах воспаления околоплодных оболочек проводят стимуляцию родов, иначе опасности подвергается не только жизнь ребенка, но и самой роженицы.
Подробнее о ранних родах и о том, что делать если роды начались раньше положенного срока →
Как избежать ранних родов?
Если роды уже начались — остановить их вряд ли получится. Поэтому женщин, у которых обнаружилась угроза преждевременных родов, помещают в стационар. Врачи устанавливают причину невынашивания беременности, определяют вес младенца, проводят ряд анализов на возможные инфекции.
Для будущей мамы очень важен физический и эмоциональный покой, поэтому часто беременным назначают препараты с седативным эффектом (настойку валерианы или пустырника). Также могут применяться спазмолитические средства, оказывающие расслабляющее действие на матку (Баралгин, Но-шпа).
Помимо этого, терапия направлена на устранение заболевания, которое является причиной ранних родов.
Так, при истмико-цервикальной недостаточности на шейку могут быть наложены швы, однако в более поздние сроки (после 20 недели) обычно применяется акушерский пессарий — специальное кольцо, надеваемое на шейку матки.При гипоксии плода, вызванной плацентарной недостаточностью, используют специальные препараты и витамины, а при выявлении очага инфекции назначают курс антибиотиков.
Крайне важно еще до беременности задуматься над тем, как избежать преждевременных родов. И здесь необходима профилактика и своевременная подготовка. Прежде всего, перед зачатием следует провести обследование организма, а при выявлении каких-либо нарушений, пойти полный курс лечения.
Беременная женщина должна следить за своим питанием, избегать эмоциональных потрясений, наблюдаться у гинеколога и сдавать необходимые анализы. Если имеется риск преждевременных родов, то во время критических сроков (2-3, 4-12 и 18-22 недели) рекомендуется госпитализация роддом.
Когда будущая мать здорова, а беременность протекает без патологий, то маловероятно, что у нее начнутся преждевременные роды.
Полезная видеоинформация
Советуем почитать: Как делают клизму перед родами самостоятельно в домашних условиях, а как проводят эту процедуру в роддоме
Источник: https://moirody.ru/vidy/prezhdevremennye-rody.html
Преждевременные роды
Преждевременные роды — это рождение ребёнка начиная с 22-й и заканчивая 37-й акушерской неделей. До этого промежутка принято считать, что произошёл самопроизвольный аборт.
С развитием детской реанимации, сроки преждевременных родов были увеличены — до 2012 года они отсчитывались с 28 недели беременности, а масса жизнеспособного новорождённого должна составлять не менее 0,5 килограмма.
По статистике, около 7% родов в стране происходят раньше нормативных сроков и считаются преждевременными.
Классификация
По рекомендации Всемирной Организации Здравоохранения выделяется 4 разряда недоношенности младенцев:
- глубокая недоношенность (до 1 кг) — если роды произошли на 22–28-й неделе (около 5% от общего числа родов);
- тяжёлая (до 1,5 кг) — на неё приходится 15%, 28–30 неделя;
- средняя степень недоношенности (до 2 кг) — охватывает около 20%, 31–33 неделя;
- лёгкая степень (до 2,5 кг) — дети рождаются на 34–36 неделе.
В отдельных роддомах по-прежнему отсчитывают сроки от 28 недель, в связи с отсутствием оборудования для выхаживания этой группы младенцев.
Возможные причины преждевременных родов
Отказ беременных от прохождения необходимых анализов и тестов приводит к развитию заболеваний, протекающих бессимптомно.
Раннее обнаружение инфекционных процессов поможет сохранить малыша. Незапланированные беременности, обращение к специалистам по ЭКО повышает неблагоприятный прогноз возможного прерывания вынашивания.
Развитию преждевременных родов способствуют такие факторы:
- постоянная стрессовая обстановка;
- инфекционно-воспалительные процессы
- беременность в результате ЭКО
- низкий, по сравнению со среднестатистическим, социальный уровень;
- плохие жилищные условия беременной (частные дома с плохим обогревом, отсутствие водопровода и канализации, густонаселённая квартира);
- невозможность перейти на облегчённый, рекомендованный гинекологами, физический труд;
- ранняя беременность, произошедшая до совершеннолетия;
- беременность после 35-летнего возраста;
- хронические болезни в анамнезе беременной (сахарный диабет, гипертония, нарушения в работе щитовидной железы и пр.);
- острая стадия или усиление хронических половых инфекций (первичное заражение из-за незащищенного секса);
- низкий уровень гемоглобина в крови матери;
- употребление беременной различных наркотических веществ, алкогольных напитков или никотиновая зависимость;
- занятость на вредных производствах;
- дальние поездки и акклиматизация (отдых перед родами в жарких странах);
- тяжёлое течение респираторных заболеваний с осложнениями (сухой кашель может спровоцировать сокращения матки);
- различные пороки развития матки;
- перерастяжение матки при многоплодности, большом количестве околоплодных вод и крупном плоде;
- хирургические операции, проведённые в период беременности;
- травматизм на производстве или в бытовых условиях;
- отслойка плаценты;
- внутриутробное инфицирование эмбриона;
- различные кровотечения;
- аномальное развитие плода;
- несовместимость группы крови матери и ребёнка (резус-конфликт);
- разрыв околоплодных оболочек, наступивший раньше срока;
- самопроизвольное раскрытие шейки матки.
Все перечисленные состояние не являются непосредственной причиной возможных преждевременных родов, а только влияющими факторами.
Потенциальные причины возникновения преждевременных родов:
Акушеро-гинекологические
- плод не удерживается в матке из-за истмико-цервикальной недостаточности (слабость мышечного слоя шейки матки);
- инфекционные заболевания половых органов — воспалительный процесс, происходящий в самой матке, провоцирует ослабление мышц и как следствие, потерю эластичности;
- избыточное растяжение матки при многоплодной беременности, большого количества околоплодных вод и крупном плоде;
- разнообразные пороки развития матки (двурогая, седловидная и пр.);
- отслойка плаценты, произошедшая раньше срока;
- антифосфолипидный синдром;
- преждевременные роды, выкидыши, замершие беременности в анамнезе роженицы;
- произведенные в прошлом аборты;
- небольшой промежуток времени, прошедший между двумя беременностями (до 2 лет);
- изношенность организма на фоне постоянных родов (три — пять подряд);
- аномальность развития и заражение инфекциями плода в утробе матери;
- кровотечения или угроза выкидыша на ранних сроках;
- беременность, наступившая при помощи вспомогательных технологий (ЭКО и пр.);
- тяжёлый токсикоз, с угрозой жизни, вследствие которого вызываются роды.
Экстрагенитальные
- эндокринопатии — нарушения функциональности в организме беременной желез внутренней секреции (щитовидной железы, надпочечников, гипофиза, яичников и пр.);
- инфекционно-воспалительные заболевания в острой фазе (грипп, ангина, ОРВИ, пиелонефрит и пр.);
- болезни сердечнососудистой системы (пороки сердца, аритмии, ревматоидные артриты, гипертония, ревматизм и пр.);
- сахарный диабет всех типов;
- хирургические вмешательства в период беременности, проведенные на органах малого таза и брюшной поверхности (включая операцию по удалению аппендицита);
- самолечение с применением медицинских препаратов — кроме угрозы формирования возможных уродств ребенка, формируется вероятность выкидыша. Отдельные лекарства вызывают кровотечения, сокращения стенок матки и обезвоживание;
- нарушение запрета на сексуальную жизнь вызывает выброс гормонов в организм матери, провоцирующий сокращение матки;
- физический возраст матери — беременные до 18 лет и после 35. Перешагнувшие 35 летний рубеж женщины болеют приобретенными хроническими заболеваниями, что и приводит к преждевременным родам. Забеременевший до полного совершеннолетия организм юной девушки не является физически зрелым и провоцирует самопроизвольные аборты.
По данным ВОЗ, до 40% выкидышей случаются по вине преждевременного разрыва околоплодных оболочек. В случае активации одного из механизмов, преждевременные роды происходят по причине:
- воспалительный процесс, вызвавший усиленную продукцию биологически активных веществ;
- в сосудах плаценты образовываются микротромбы (повышенная свертываемость крови), приводящие к ее отмиранию и последующему отслоению;
- повышенная концентрация ионов кальция в клетках миометрия, вызывающая родовую деятельность.
Симптомы преждевременных родов
Признаки преждевременных родов похожи на симптомы самопроизвольного аборта или начала нормальных родов. За несколько дней до начала процесса, появляются тревожные признаки, на которые большинство женщин не обращает внимания:
- тянущие боли внизу живота, напоминающие первичные схватки;
- ощущение давления в половых органах беременной;
- высокая активность плода;
- выделения из половых органов, иногда с примесью крови;
- частые позывы на мочеиспускание и дефекацию.
Основные этапы преждевременных родов:
Угрожающие досрочные роды — в этой стадии симптомы протекают незаметно для большинства беременных. Невыраженные слабые боли, тянущие ощущения внизу живота списываются на легкие недомогания.
Небольшое напряжение, сокращение матки приписывается увеличению активности малыша, который начинает усиленно двигать ножками и ручками. В отдельных случаях происходят выделения из влагалища, в редких случаях — с примесью крови. При обращении в гинекологию, врачом отмечается закрытая и плотная матка.
Не стоит затягивать с внеплановым визитом к доктору — своевременное обнаружение угрозы спасет жизнь ребенку.
Начинающиеся преждевременные роды — симптоматика становится более выраженной по сравнению с первым этапом, появляются резкая болезненность в районе поясничного отдела и схваткообразные сокращения мышц.
Отхождение слизистой пробки, мажущие кровянистые выделения и излитие околоплодных вод являются основными характеристиками второго этапа. Происходит неполное раскрытие шейки матки (1-2 пальца) и ее размягчение, наблюдаемое при осмотре врачом-гинекологом.
В этот период существует возможность остановить родовую деятельность и продлить время беременности.Преждевременные роды в ходу — остановить процесс в этот период невозможно, схватки учащаются, становятся регулярными, происходит полное раскрытие шейки матки и плод начинает продвижение к выходу в малый таз.
Диагностика досрочных родов
Размытие специфических симптомов в сочетании с множеством факторов не дают возможности для точного определения факта преждевременных родов. На практике предварительный диагноз выставляется по следующим критериям:
- сбор анамнеза ведущим беременность гинекологом — полная информация обо всех факторах, которые повлияли на состояние беременной. Субъективная оценка ощущений будущей матерью (боли, активность ребенка, тянущие ощущения);
- осмотр гинекологом с целью выявления тонуса матки и раскрытия шейки. Влагалищное исследование в зеркалах определит, укорочена ли шейка матки, степень ее сглаженности и раскрытия зева;
- назначение ультразвукового исследования для определения уровня раскрытия шейки матки и возможного отделения плаценты, предполагаемого веса плода, его предлежания и положения, целостность околоплодного пузыря, общего состояния плаценты, исключение ее предлежания;
- клинические анализы крови и мочи;
- тест на зрелость шейки матки (верный прогноз до 95 % случаев);
- фибронектиновый тест (для определения веществ в выделениях, присутствующих при родах);
- регистрация сердцебиения плода;
- анализы на ЗППП.
Методы лечения
При подозрениях на преждевременные роды проводится обязательная госпитализация в стационар, где проводится ряд манипуляций:
- пролонгирование беременности — попытка искусственного продолжения беременности с применением лекарственных средств. Пациенткам необходим строгий режим с соблюдением состояния покоя, назначением седативных, спазмолитических средств, электрорелаксации матки, иглоукалывания и электроаналгезии. При обнаружении недостаточности (размягчения и раскрытия шейки матки) производится наложение на шейку матки швов или акушерского кольца (пессария) для предотвращения дальнейшего раскрытия;
- в случае обнаружения инфекционных заболеваний или угрозы проникновения инфекции из-за отошедших околоплодных вод, назначается противомикробная терапия;
- дополнительно проводится ускорение созревания легких плода при помощи глюкокортикоидов (профилактика респираторного дистресс-синдрома).
Если все вышеперечисленные манипуляции не дали результата, то начинается процесс родовспоможения.
Преждевременные роды в большинстве случаев протекают стремительно, вследствие этого повышается риск возникновения осложнений у роженицы и плода.
При таких родах плод страдает от гипоксии — сокращение матки происходит с высокой частотой и продвижение по родовым путям ускорено.
Слабые сосуды, мягкие кости черепа и небольшие размеры головки плода служат причиной родовых травм, внутричерепных кровоизлияний и травмы шейного отдела позвоночника.
Недоношенный ребенок травматизируется из-за стремительных родов, проводимое кесарево сечение также не исключает травм.
При невозможности сохранения беременности, родовспоможение проводится с максимальной аккуратностью. Профилактических мер от возможных разрывов шейки матки и промежности не применяют во избежание повреждения плода.
Повышается риск осложнения родов у матери — парадокс заключается в том, что размер плода невелик, но неправильный проход по родовым путям вызывает высокую степень травматизма.
Искусственное продление беременности после излития околоплодных вод повышает риск послеродовых кровотечений и эндометрита.Роды, проведенные после 35 недель беременности, протекают в обычном порядке. В это время плод жизнеспособен и дополнительных мер по его спасению не требуется.
Не рекомендуется применять кесарево сечение при преждевременных родах:
- при признаках внутренней инфекции;
- в случае глубокой недоношенности плода;
- при замершей беременности.
При вышеперечисленных признаках рекомендуются самостоятельные роды.
Профилактические меры для предотвращения ранних родов
Медицинские:
- Наложение швов на шейку матки — используется для женщин из высокой группы риска, не применяется при многоплодной беременности.
- Назначение прогестерона — эффективно снижает возможность преждевременных родов.
- Антибактериальная профилактика — своевременное лечение ЗППП.
- Снятие тонуса матки.
Самостоятельные:
- употребление не менее 8-10 стаканов воды (исключение газированных напитков и крепкого кофе) ежедневно, для профилактики обезвоживания (при недостатке жидкости в организме начнутся родовые схватки);
- опорожнение мочевого пузыря каждые 2-3 часа (дополнительное давление на стенки матки вызовет ее сокращение);
- запрещается поднимать тяжести и перенапрягаться, делать резкие наклоны и приседания;
- желательно делать небольшие перерывы для дополнительного отдыха в течение дня, при возможности — в положении лежа, на левом боку ;
- следует избегать стимуляции груди и сосков, интимной активности.
В случае любых недомоганий необходимо срочное обращение в женскую консультацию к ведущему беременность врачу. Своевременное определение угрозы преждевременных родов увеличивает шансы рождения здорового ребенка на 30 процентов.
Источник: https://www.polyclin.ru/prezhdevremennye-rody/
23 неделя беременности: что происходит в организме женщины и с плодом, исследования и осложнения на этом сроке, рекомендации и отзывы
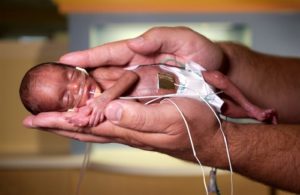
Уже прошла первая половина беременности. Всё ближе становится день появления на свет долгожданного малыша. В вашем теле и организме ребёнка продолжают происходить важные изменения. В том, что же особенного происходит в организме женщины, и каковы нормы развития ребёнка на этом сроке, мы и постараемся разобраться в этой статье.
23 недели — это сколько
23-я акушерская неделя относится ко второму триместру беременности. Если считать от зачатия, то сейчас идёт 21-я неделя развития плода (эмбрионального срока), а полных — 20 недель. По акушерским подсчётам к концу этой недели срок вашей беременности будет 5 месяцев и 3 недели ровно.
Гестационный возраст плода — это время, прошедшее с момента зачатия. Поскольку точный момент зачатия редко бывает известен, гестационный возраст обычно начинают считать с первого дня последнего менструального цикла.
В норме на 23-й неделе беременности женщина отлично себя чувствует и прекрасно выглядит
Второй триместр считается наиболее лёгким и спокойным из всего срока беременности. Но на него приходится четвёртый критический период беременности — это период с 18-й по 24-ю акушерские недели. Серьёзную опасность в период гестации представляют различные типы предлежания плаценты:
- полное — плацентой полностью закрыто отверстие шейки;
- неполное — отверстие закрыто плацентой частично;
- низкое — плацента располагается приблизительно в 7 см от зева матки.
В конце второго триместра расположение плаценты в нижнем сегменте матки встречается чаще, чем в следующие месяцы беременности. В этот период происходит рост и растяжение нижнего сегмента, а поскольку ворсины плаценты не могут растягиваться, она начинает отслаиваться от стенок матки. Отслойка чаще всего проявляется внезапным безболезненным кровотечением из половых органов.
Также есть риск возникновения истмико-цервикальной недостаточности (ИЦН). Функция шейки матки во время беременности заключается в удерживании плода в полости матки. При ИЦН происходит раннее её раскрытие, что на этом сроке может привести к преждевременным родам.
Субъективные ощущения женщины
На этом сроке женщина чувствует себя чаще всего хорошо и ощущает прилив энергии. Её уже не беспокоят неприятные проявления раннего токсикоза. Однако заметно увеличившийся живот может доставлять дискомфорт и мешать при выполнении повседневных дел. Нередко появляются несильные боли в области крестца и лона. Если боли усиливаются, следует рассказать о них гинекологу.
Из-за сдавливания нервных окончаний появившимися отёками может возникнуть ощущение оцепенения рук, онемения, мурашки. А из-за нехватки кальция могут начаться мышечные судороги. Появление таких симптомов должно настораживать.
На этой неделе женщина уже хорошо ощущает шевеления ребёнка. А также беременная начинает испытывать ритмичные сокращения в матке, похожие на схватки при родах. Они могут быть единичными или продолжаться в течение какого-то временного промежутка.
В норме такие сокращения не сопровождаются другими симптомами. Это тренировочные схватки Брекстона-Хикса, которые готовят мышцы матки к предстоящим родам и не несут опасности.
Особо чувствительные мамочки на этом сроке способны различать даже икоту малыша.
Продолжают происходить изменения и внешнего вида женщины. Часто в этот период на коже женщины появляются пигментные пятна. От пупка вниз становится отчётливо видна коричневая полоса. Снизить пигментацию поможет употребление витаминов и продуктов, богатых фолиевой кислотой. Следует избегать воздействия на кожу прямых солнечных лучей. После родов пигментные пятна обычно исчезают.
На 23-й неделе беременности гормональный фон женщины продолжает оказывать влияние на её внешний вид и самочувствие
Женщина в этот период часто прислушивается к тому, что происходит внутри неё, как ведёт себя её малыш, поэтому становится немного рассеянной и забывчивой.
А также из-за повышенного уровня гормонов у неё происходит частая смена настроения, она становится более капризной, плаксивой, часто тревожится за состояние ребёнка, не может сдерживать свои эмоции.
Маму в этот период могут удручать редкие, как ей кажется, движения её малыша, а любое шевеление вызывает большую радость. Особенности такого состояния женщины следует учитывать её родственникам и относится к нему с пониманием.
Увеличение живота приводит к изменению центра тяжести, и женщина становится немного неуклюжей. Вероятно также появление зуда из-за сильного растяжения кожи на животе и возникновение первых растяжек.На 23-й неделе моей беременности я действительно чувствовала себя хорошо. Предметом моей гордости были волосы: они стали густыми, пышными. Таких волос у меня не было никогда. После родов они постепенно выпали и поредели.
Неудобство на этом сроке для меня начал представлять увеличившийся живот: тяжело было найти удобную позу, чтобы он не тянул и не давил. Я поняла, что мой ребёнок начал слышать, когда он очень резко дёрнулся и забился от прозвучавшего громко будильника.
Потом он ночью просыпался даже от лая собаки за окном.
Изменения, происходящие в организме женщины в этот период
На сроке в 23 недели наибольшие перемены происходят в матке: растёт её масса и размер, высота стояния дна матки 21–23 см, оно находится на уровне пупка. Продолжает увеличиваться плацента и объём околоплодных вод.
Быстрый рост матки приводит к смещению внутренних органов. У женщины из-за возрастающей потребности в кислороде периодически появляются головокружения, одышка, ощущение нехватки кислорода.
Увеличение числа дыхательных движений позволяет с избытком восполнить недостаток кислорода.
Давление матки на мочевой пузырь приводит к учащению мочеиспускания, объём выделяемой мочи при этом уменьшается.
Происходят изменения в работе пищеварительной системы: снижается кислотность желудочного сока, уменьшается моторика желудочно-кишечного тракта и пища дольше остаётся в желудке, снижается также сократимость мышц кишечника, что приводит к возникновению запоров.
Прогестерон оказывает расслабляющее действие на связки и суставы, особенно в сочленениях таза, что помогает в дальнейшем прохождению плода по родовым путям. Такое действие гормона также вызывает уплощение стопы женщины.
Изменения плода, происходящие на этой неделе
Развитие плода в этот период характеризуется постепенным ростом и увеличением массы тела, жировая прослойка только формируется, поэтому тельце худенькое. В среднем масса плода составляет 500–550 г, а длина от темени до крестца — 29–31 см.
Плод на 23-й неделе беременности уже реагирует на звуки
Все системы и органы плода уже сформированы, но не готовы к функционированию вне материнского организма. В органах продолжаются процессы созревания. Готовится к самостоятельному функционированию пищеварительная система: в кишечнике откладывается первородный кал — меконий.
В норме кишечник плода не опорожняется до рождения. В этот период начинается также секреция вещества, необходимого для созревания и расправления лёгких. А пока плод тренируется и «дышит» амниотической жидкостью. Продолжает развиваться мозг ребёнка: его активность уже сравнима с активностью мозга новорождённого.
Активно работает поджелудочная железа, вырабатывая инсулин.
Плод на 23-й неделе беременности может кашлять и икать. Он спит до 20 часов в сутки и видит сны.
Диагностические исследования
Во время плановых посещений женской консультации, которые в этот период происходят один раз в две недели, акушер-гинеколог проводит регулярные измерения артериального давления, пульса и контроль веса.
Также он определяет окружность живота, высоту дна матки, тонус матки и осуществляет пальпацию плода.
Для оценки состояния плода гинеколог с помощью специальной трубки проводит выслушивание его сердечных тонов.
Регулярное измерение живота позволяет выявить отклонения в нормальном течении беременности
В среднем обхват живота на этой неделе составляет 75–80 см.
Перед каждым посещением гинеколога предусмотрено проведение общего анализа мочи беременной. Это исследование предоставляет врачу информацию для выбора и коррекции тактики ведения беременности.
В этом триместре второе плановое УЗИ проводится в период с 20-й по 24-ю неделю. Ультразвуковое исследование на 23-й неделе служит для выявления возможных патологий развития плода и плаценты.Во время оценки состояния плода на УЗИ определяют: размер головки, средний диаметр грудной клетки и живота, длину бедренной кости. А также производится регистрация дыхательных движений и частоты сердечных сокращений.
При осмотре плаценты оцениваются её размеры, степень зрелости, отставание её развития, измеряется кровоток. При желании родители уже могут узнать пол будущего ребёнка.
На 23-й неделе УЗИ уже может показать пол ребенка
Дополнительно на этом сроке по назначению врача-терапевта беременной проводят электрокардиографию.
Возможные осложнения этого периода
На 23-й неделе беременность не всегда протекает гладко, есть риск возникновения следующих патологий:
- Преждевременная отслойка плаценты. Отслойка большого участка детского места несёт угрозу жизни матери и плода и провоцирует преждевременные роды.
- Слабость шейки матки, при которой происходит укорочение длины шейки, раскрытие внутреннего и внешнего зева и начинается родовая деятельность.
- Преждевременные роды. Современная медицина позволяет выхаживать новорождённых после 22-й недели, если они весят больше 500 г. Выращивать таких детей очень сложно, но шанс, хоть и маленький, есть.
- Преждевременное излитие околоплодных вод из-за разрыва плодных оболочек. При подтекании вод на 23-й неделе врачами предпринимаются действия по сохранению беременности.
- Поздний токсикоз (гестоз), который на начальной стадии проявляется отёками и стремительным нарастанием массы тела. Дальнейшее течение гестоза сопровождается повышением артериального давления и появлением белка в моче. На предпоследней стадии заболевания (преэклампсии) присоединяются симптомы нарушения центральной нервной системы: резкая головная боль, тошнота, рвота, нарушение зрения. На последней стадии (эклампсии) женщина теряет сознание и может впасть в кому.
При длительных сильных головных болях женщине обязательно нужно проконсультироваться с врачом
Беременная женщина должна знать симптомы, появление которых может говорить о возникших проблемах. На 23-й неделе вызывать опасение должно появление следующих признаков:
- кровянистые или сильные жидкие, похожие на воду, выделения из влагалища, которые могут говорить об отслойке плаценты или подтекании околоплодных вод;
- непрекращающаяся головная боль в сочетании с нарушением зрения: мелькание пятен, появление вспышек и мушек, которые могут быть проявлением преэклампсии;
- внезапные и сильные отёки лица или рук, возможно свидетельствующие о начальной стадии гестоза — водянке беременных;
- повышение температуры до 38 °C и выше, так как это может быть вызвано инфекционным или воспалительным заболеванием;
- зуд и жжение во влагалище и промежности, боль и жжение при мочеиспускании, которые могут быть следствием инфекции мочеполовой сферы;
- сильная боль в области живота, не проходящая при расслаблении, появление 4–5 схваток в час может говорить о начале преждевременных родов.
Если присутствуют такие симптомы, следует незамедлительно вызывать скорую помощь.
Рекомендации специалистов для женщины на этой неделе
В этот период для профилактики осложнений будущая мама должна придерживаться определённых правил по образу жизни и питанию:
- Питаться нужно часто, но маленькими порциями, употребляя только свежеприготовленную здоровую пищу.
- Решение о целесообразности приёма в этот период специальных витаминно-минеральных комплексов принимает только врач, оценив состояние здоровья беременной.
- Не стоит отказываться от интимных отношений, если у женщины есть для этого достаточно энергии. При появлении осложнений беременности секс может быть запрещён.
- Из спортивных занятий необходимы ежедневные пешие прогулки. На этом сроке также можно продолжать заниматься аквааэробикой, гимнастикой и йогой, разработанными специально для беременных.
Занятия йогой дают возможность быть в контакте со своим телом, позволяя маме общаться со своим будущим ребенком и получать от этого удовольствие
- Любое использование медикаментозных средств разрешено только по рекомендации врача. Перед применением каких-либо трав или травяных сборов также необходима консультация специалиста.
- По-прежнему необходимы регулярные посещения акушера-гинеколога и проведение всех плановых мероприятий.
Особенности разных видов беременности на этом сроке
При многоплодии матка растёт быстрее, чем при беременности одним плодом, поэтому на 23-й неделе её величина не соответствует сроку беременности. При двойне (тройне) набор веса идёт быстрее, к 23-й неделе в среднем женщина может набрать 10 кг. Вес детей будет меньше, чем при одноплодной беременности.
Многоплодная беременность несёт риск преждевременных родов, поэтому таким беременным акушерами уделяется пристальное внимание. Для них предусмотрено посещение женской консультации один раз в неделю и дополнительные обследования. При появлении самых ранних признаков осложнений беременную направляют в отделение патологии беременности родильного дома.
Диагностика многоплодной беременности на 23-й неделе нередко представляет значительные затруднения.
Беременность после экстракорпорального оплодотворения на 23-й неделе протекает так же, как при естественном зачатии. В случае если беременность после ЭКО многоплодная, врач назначает мероприятия по профилактике невынашивания, развития гестоза и фетоплацентарной недостаточности.
Отзывы женщин
23-я неделя беременности протекает достаточно спокойно: идёт созревание плода и подготовка его к функционированию вне организма матери. Но в этот период возможно и появление осложнений. Женщина и ведущий её беременность врач должны вовремя выявлять нарушения в развитии беременности. Своевременная квалифицированная помощь даст возможность сохранить плод и здоровье женщины.
- mila20012005
- Распечатать
Источник: https://zhdumalisha.ru/kalendar/23-nedelya-beremennosti-2.html
Как часто случаются преждевременные роды?
В России частота преждевременных родов составляет:
- 6-10% от всех родов
- 5-7 % от всех преждевременных родов происходит с 22 по 27 неделю беременности
- 33-42% от всех преждевременных родов происходит с 28 по 33 неделю
- 50-60% недоношенных детей рождается с 34 по 37 неделю беременности
Если вы здоровы, и ваша беременность протекает благополучно, вероятность преждевременных родов очень низка. Приблизительно только у 2% женщин с нормально протекающей беременностью роды начинаются раньше предполагаемого срока.
Что является причиной преждевременных родов?
Иногда не удается выяснить, почему малыш появился на свет раньше срока. Однако существует ряд факторов, которые могут спровоцировать преждевременные роды. Если вы ждете двойню или тройню, риск досрочных родов выше, чем при одноплодной беременности.
Вероятность родов раньше срока также будет немного выше, если у вас уже есть ребенок, который был рожден недоношенным. Тем не менее, у четырех женщин из пяти, родивших недоношенных малышей, последующие роды произошли в срок. Социальные факторы также играют важную роль.
К группе особого риска относятся девушки из неблагополучных семей младше 16 лет. Возраст будущей мамы, принадлежность к определенному общественному классу, уровень образования, характер работы — все это влияет на вероятность рождения ребенка до срока.
Следует отметить, что работодатели должны создавать для беременных благоприятные условия труда. Если вас беспокоит этот вопрос, убедитесь в том, что вы знаете свои права. Если вы ведете здоровый образ жизни, шансы доносить малыша до положенного срока будут намного выше.
Курение, употребление наркотиков и лишний вес являются факторами, повышающими риск досрочных родов. К другим причинам преждевременных родов относятся:
- бактериальные вагинальные инфекции – если у вас изменился характер вагинальных выделений, обратитесь к врачу
- сильные кровотечения во время беременности
- аномалии строения матки
- слабая шейка матки
- раннее истечение околоплодных вод
Существуют ли медицинские показания к досрочным родам?
Иногда врачи принимают решение о досрочном родоразрешении. При этом производится стимуляция родовой деятельности или кесарево сечение. Около пятой части недоношенных малышей появляется на свет по медицинским показаниям. К таким показаниям относятся:
- задержка развития плода
- аномалии развития
Со стороны матери показаниями к досрочным родам являются:
- заболевания, угрожающие здоровью или жизни малыша
- травмы внутренних органов, например, удар в живот
- преэклампсия.
Помните, что наличие одного или даже двух вышеперечисленных показаний вовсе не означает, что ваш ребенок родится до срока. Все это только увеличивает вероятность преждевременных родов.
Что делать, если у меня начались преждевременные роды?
Если срок вашей беременности меньше 37 недель, а у вас отошли воды или начались схватки, позвоните своему врачу, или в скорую, или немедленно отправляйтесь в больницу. Сделайте это, даже если вы не уверены в том, что действительно рожаете.
Всегда лучше перестраховаться, чем потом жалеть о своей беспечности. Если вы дозвонились врачу или в скорую помощь, вам, скорее всего, посоветуют приехать в больницу.
Если вы не хотите вызывать скорую, попросите кого-нибудь из родственников или знакомых отвезти вас.
Что меня ждет в больнице?
Когда вы приедете в больницу, вас тут же возьмут под наблюдение. Возможно, вам покажется, что ситуация выходит из-под контроля. К тому же вас будет одолевать страх родить раньше срока. В такой ситуации все происходящее может смутить и напугать вас. Поэтому важно, чтобы вы попросили врачей и медсестер объяснять все, что с вами происходит.
Врачи сначала попросят вас рассказать, что с вами случилось и случалось ли подобное в предыдущую беременность. Затем вас осмотрят, возможно, на гинекологическом кресле. Также может понадобиться ультразвуковое исследование, которое позволит установить укорочение и раскрытие шейки матки.
Если воды не отошли и роды не начались, то вас могут отпустить домой.
Что если роды действительно начались?
Если роды начались, они могут самостоятельно прекратиться. Такое происходит примерно в половине случаев. При ином развитии событий у вас начнутся настоящие роды, и их уже остановить невозможно. Если у вас отошли воды, врачи проведут амниотест. Это необходимо для того, чтобы проверить действительно ли это воды.
Если безводный промежуток превышает 12 часов, врач назначит антибиотики, безопасные для ребенка. Во время родов врачи должны будут вести мониторинг сердцебиения малыша. Если вы попросите об обезболивании, вам порекомендуют не принимать промедол и другие наркотические анальгетики.
и сходные лекарства, так как они могут негативно повлиять на дыхательную систему ребенка. Скорее всего, врач назначит вам эпидуральную анастезию. Если срок беременности составляет менее 34 недель, вам могут назначить гормоны, чтобы ускорить развитие легких малыша (профилактика респираторного дистресс-синдрома).
Кроме того, вам могут назначить препараты, которые помогут на какое-то время приостановить родовую деятельность. При сроке более 34 недель, вы, скорее всего, сможете родить естественным путем, и с малышом будет все в порядке. Впрочем, его показатели роста и веса будут немного ниже, чем у доношенных детей.В некоторых случаях при преждевременных родах приходится делать кесарево сечение. Эта необходимость возникает при различных осложнениях, таких как сильное кровотечение или состояние, угрожающее жизни малыша.
Что будет с малышом после того, как он появится на свет?
Все зависит от того, насколько раньше положенного срока он родился.
- Дети, рожденные после 34 недели беременности, зачастую не нуждаются в особом уходе. Они всего лишь выглядят немного меньше доношенных малышей. После родов вас, скорее всего, переведут в обычную палату совместного пребывания матери и ребенка. Вашему малышу будет оказано повышенное внимание со стороны медперсонала.
- Малыши, появившиеся раньше 34 недель беременности, могут иметь проблемы с дыханием, кормлением, а также различные инфекционные заболевания. В этом случае сразу после родов ребенка переводят в отделение интенсивной терапии новорожденных или в отделение для недоношенных детей. Вы сможете взглянуть на малыша, прежде чем его унесут врачи. Конечно, вам будет страшно за ребенка и потребуется немалая поддержка со стороны родных и близких.
- Дети, рожденные на сроке до 28 недель беременности, должны быть переведены в больницу, где есть оборудование для ухода за недоношенными новорожденными.
Даже если ваш малыш нуждается в особом уходе, вы сможете навещать его. Частота визитов будет зависеть от состояния малыша, правил, установленных в больнице, и вашего состояния. Вам может показаться, что вы ничего не можете для него сделать, но это не так.
Вы можете менять ему подгузники, гладить его, разговаривать с ним и, возможно, даже брать его на руки и кормить.
Помните о том, что только вы можете дать своему ребенку ласку и любовь, которые нужны ему не меньше медицинской помощи.
Узнайте больше о том, как ухаживать за недоношенным ребенком
Источник: https://babyvcentre.ru/beremennost/zdorove-vo-vremya-beremennosti/oslozhneniya-beremennosti/prezhdevremennye-rody.html